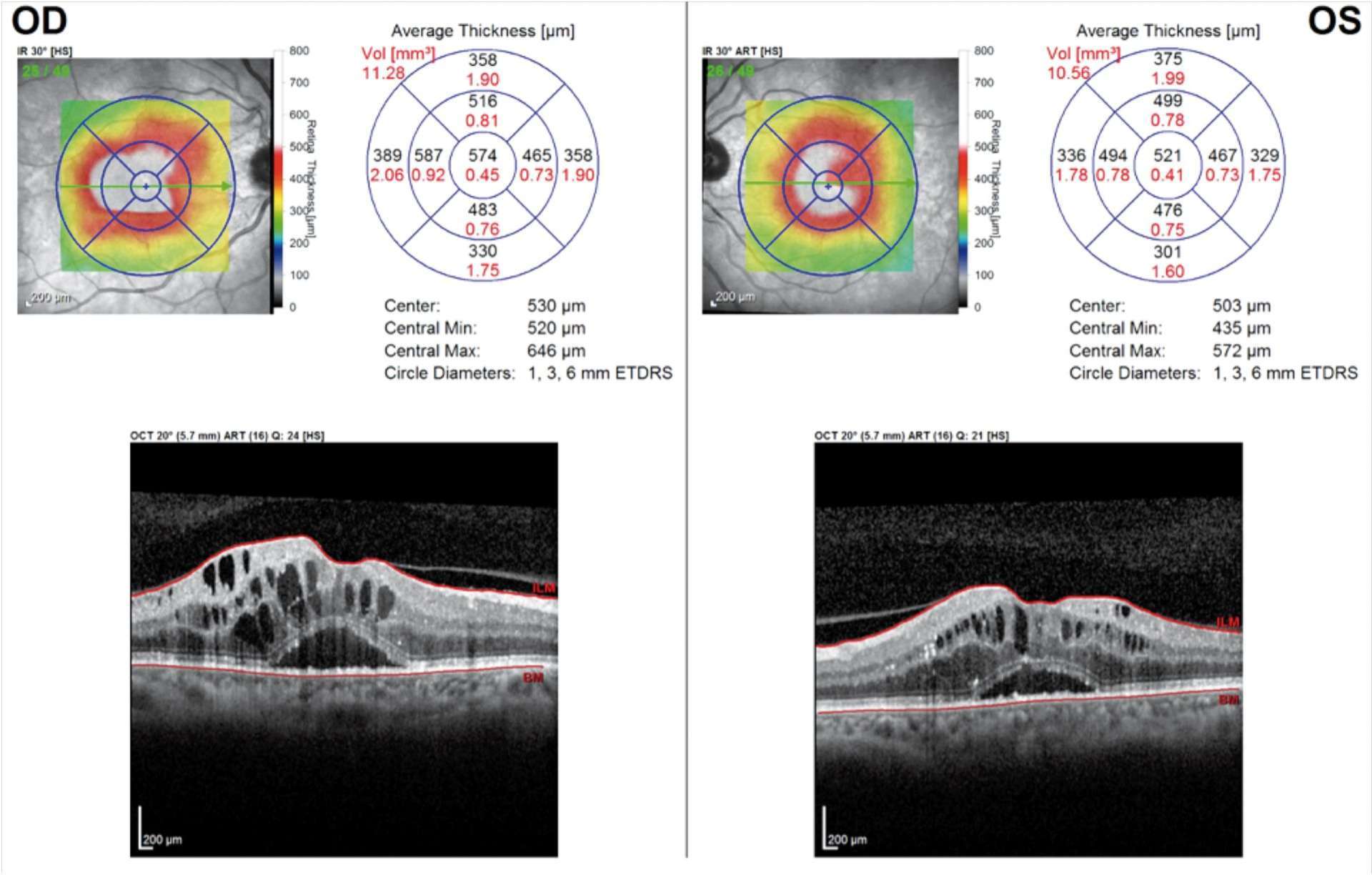
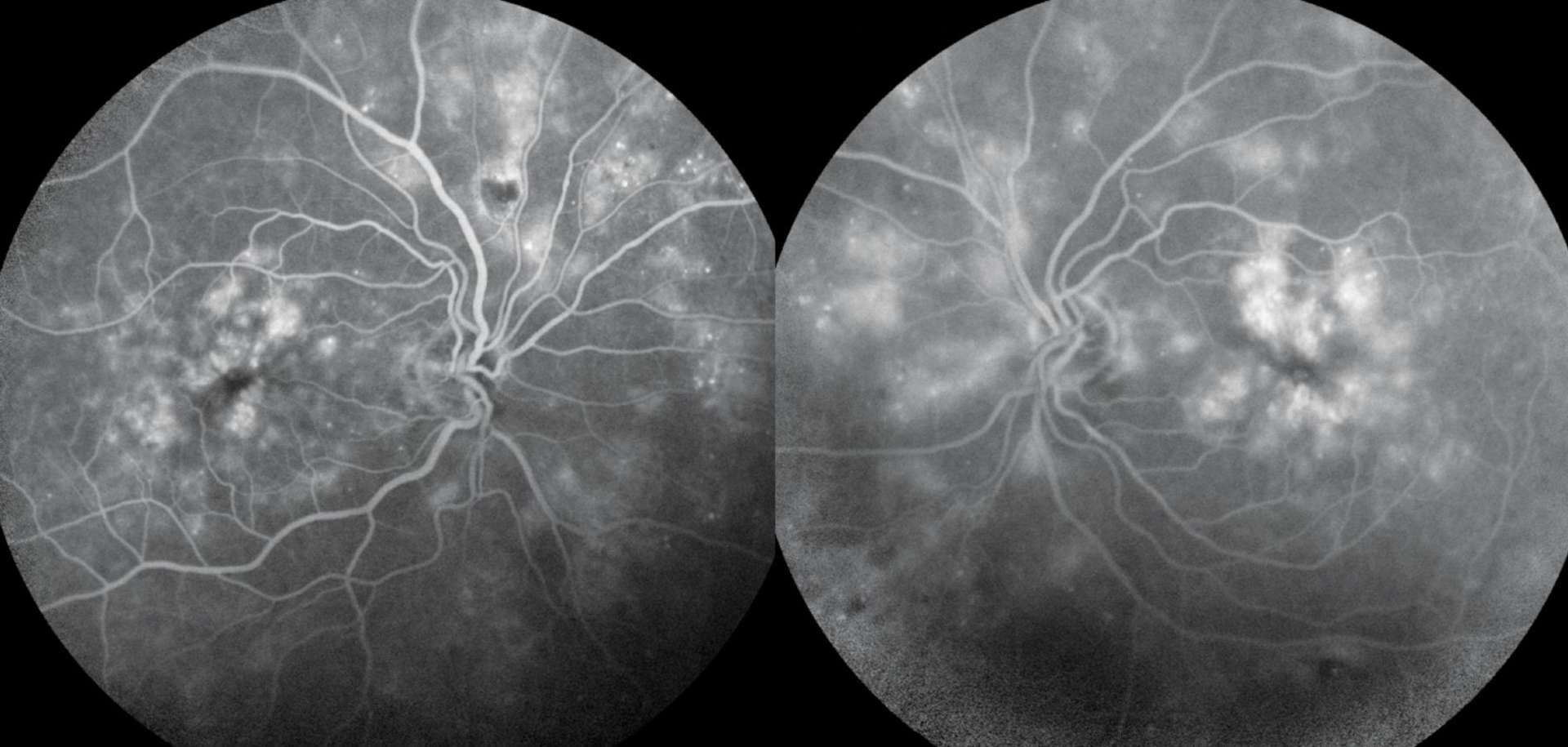
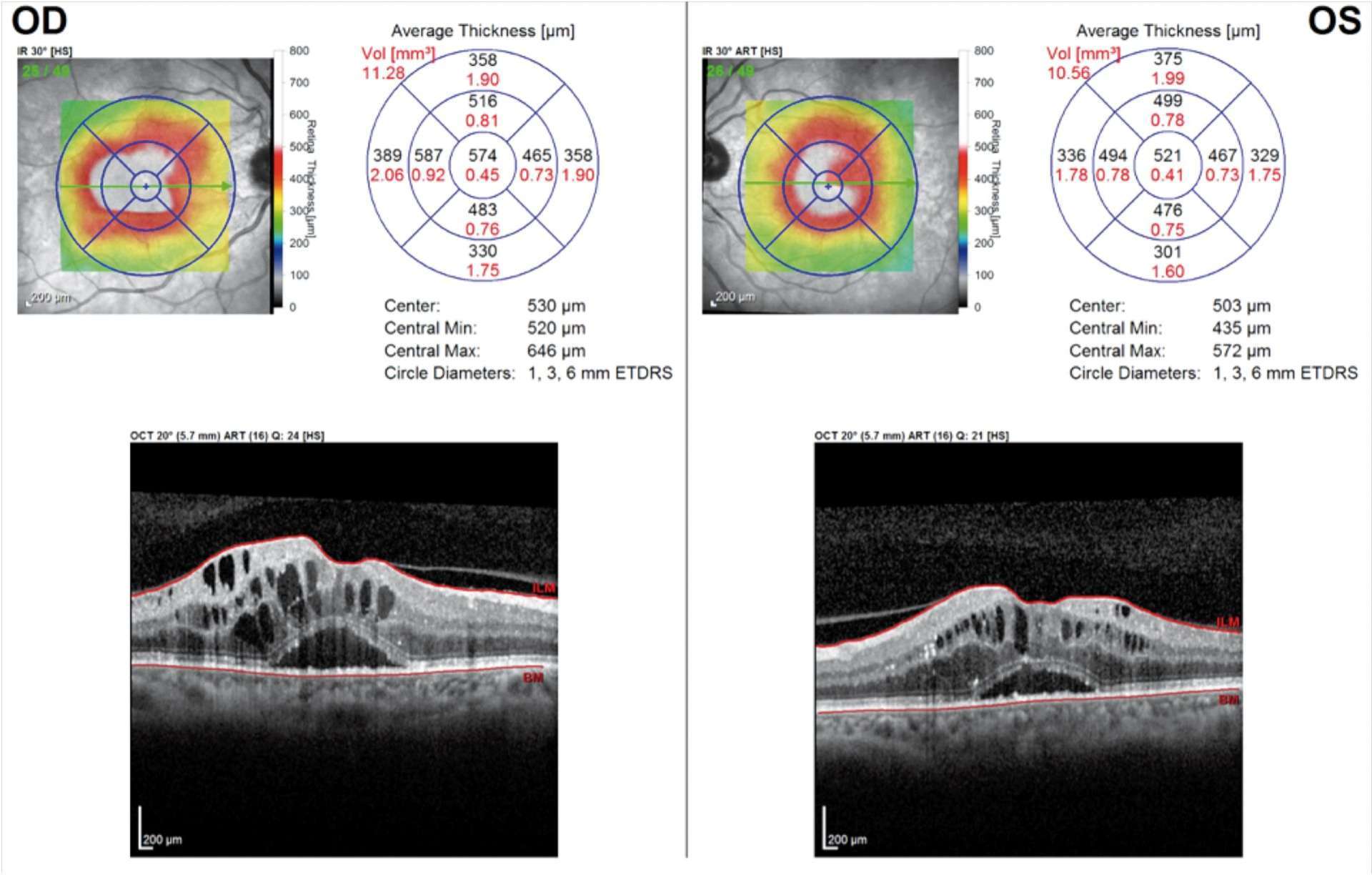
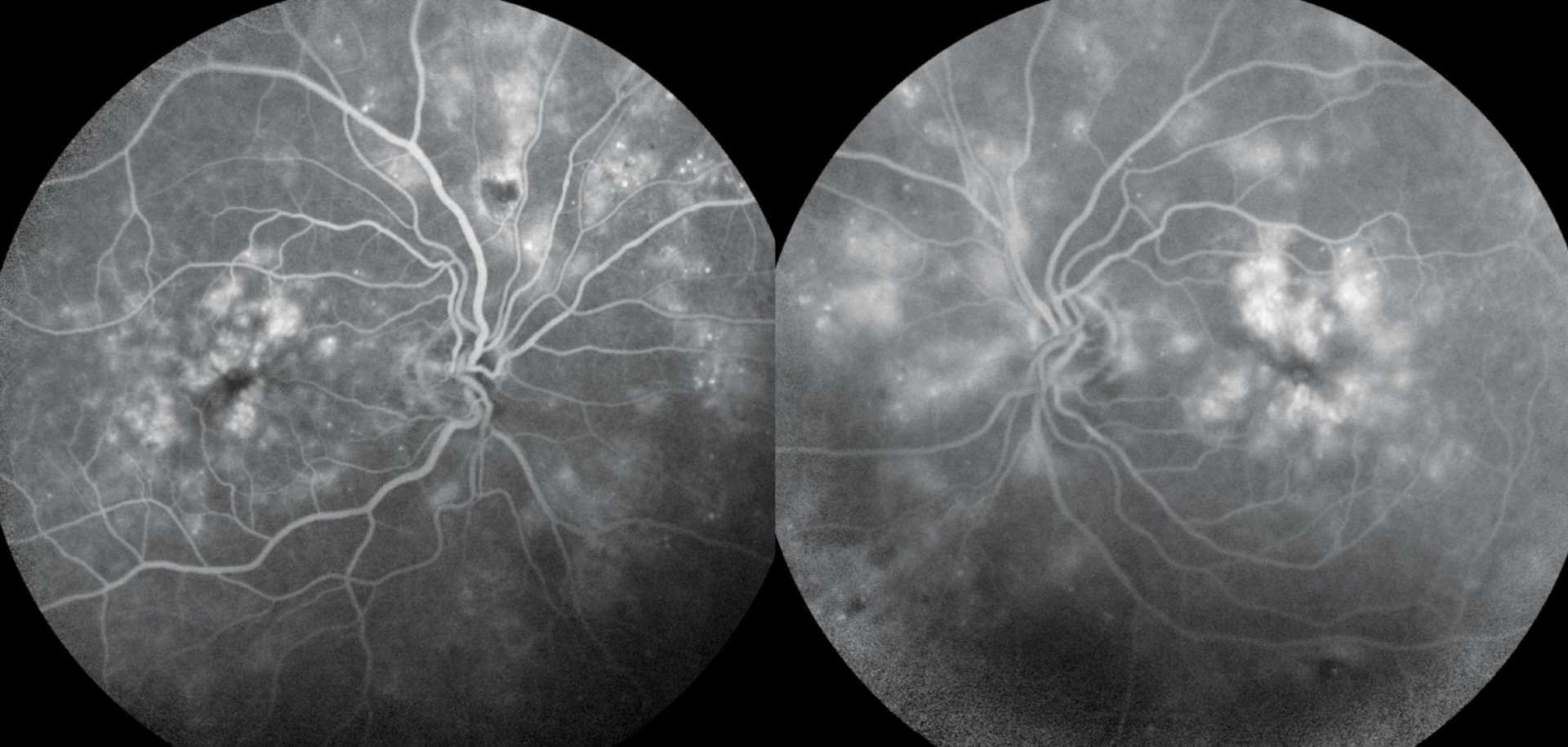
Photothèque
EURETINA
Paris - France
25th Euretina Congress au Palais des Congrès
Informations et inscription : Lien
Les formations J&J
Paris - France
Les fondamentaux de l’adaptation en lentilles souples sphériques
Inscription : Lien
DMLA en pratique
Paris - France
DMLA en Pratique. Journée d'enseignement. Maison de la Chimie. Informations : mail - Programme : Lien
Société Française du Glaucome
Lyon - France
La Société Française du Glaucome se réunira pour son deuxième congrès d’automne au Palais des Congrès de Lyon
Le glaucome à angle ouvert de A à Z
Tous les aspects des glaucomes primitifs et secondaires à angle ouvert seront abordés : épidémiologie, physiopathologie, diagnostic clinique, imagerie, formes secondaires, et prise en charge médicale, laser et chirurgicale.
Pour en savoir plus : lien
In Vidéo Veritas 2025
Aix-en-Provence - France
Congrès d'Ophtalmologie In Vidéo Veritas 2025
Cette édition réunira de nombreux experts et praticiens dans le domaine de l'ophtalmologie pour explorer, via des présentations au format vidéo, les différents pôles de notre spécialité ainsi que le futur de notre discipline.
Informations : lien
EVER - European Association for Vision and Eye Research
Florence - Italie
28th EVER Congress
Inscription : Lien
Les formations J&J
Paris - FRANCE
La prise en charge de l’astigmatisme en lentille de contact
Inscription : Lien
Informations sur les formations : Lien
Atelier universitaire sur la myopie de l’enfant
Strasbourg - France
Le professeur Arnaud Sauer et son équipe pédagogique de l'université de Strasbourg (soutenus par CooperVision, Essilor, Topcon Healthcare, Precilens et Santen), mettent en place un « atelier universitaire sur la myopie de l’enfant » destiné aux ophtalmologistes ou internes en ophtalmologie. Celui-ci, certifié Qualiopi, se déroulera en deux sessions de deux jours (les 12-13 juin et les 16-17 octobre) dédiées au diagnostic et à la prise en charge de la myopie de l'enfant et combinera apports théoriques et ateliers pratiques. La formation doit ainsi permettre : de décrire l’épidémiologie de la myopie de l’enfant et de ses complications futures, d’organiser la consultation dédiée à la myopie de l’enfant, de connaître les différentes techniques de freination et leurs indications, de maîtriser la prescription et le suivi des verres de freination ou de l’atropine et de s’initier aux bases de l’adaptation aux lentilles de freination de la myopie.
Programme et inscription :
Session 1 : https://www.gepromed.com/formations/2025_ws_myopieevolutiveenfant_s1
Session 2 : https://www.gepromed.com/formations/2025_ws_myopieevolutiveenfant_s2
Formule 100% web
- Consultation illimitée de tous les numéros sur le site