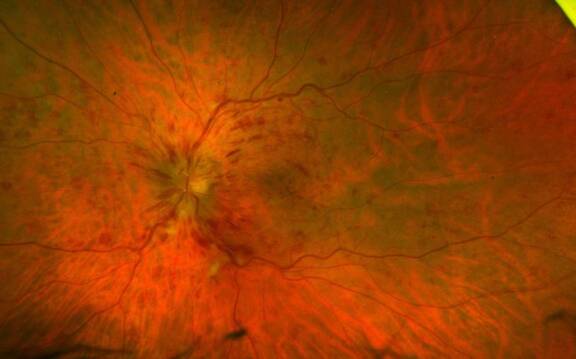
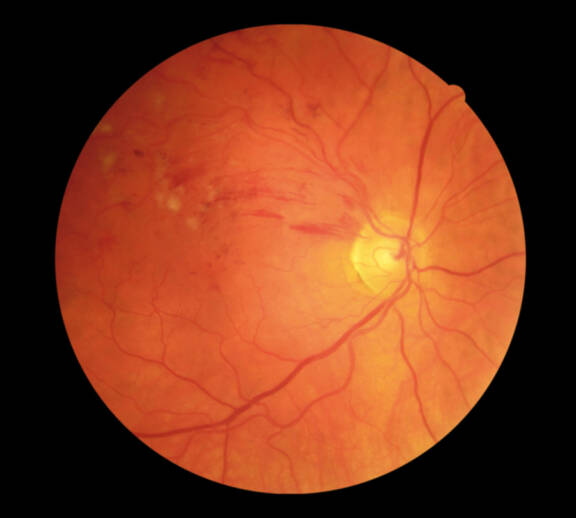
Préthrombose veineuse sur hypertension artérielle
Monsieur M., âgé de 57 ans, consulte pour la première fois en octobre 2017 pour une sensation de baisse d’acuité visuelle évoluant depuis 8 semaines. Il s’agit d’un patient sans antécédent général ou ophtalmologique. Il ne présente notamment ni diabète ni hypertension artérielle connue.