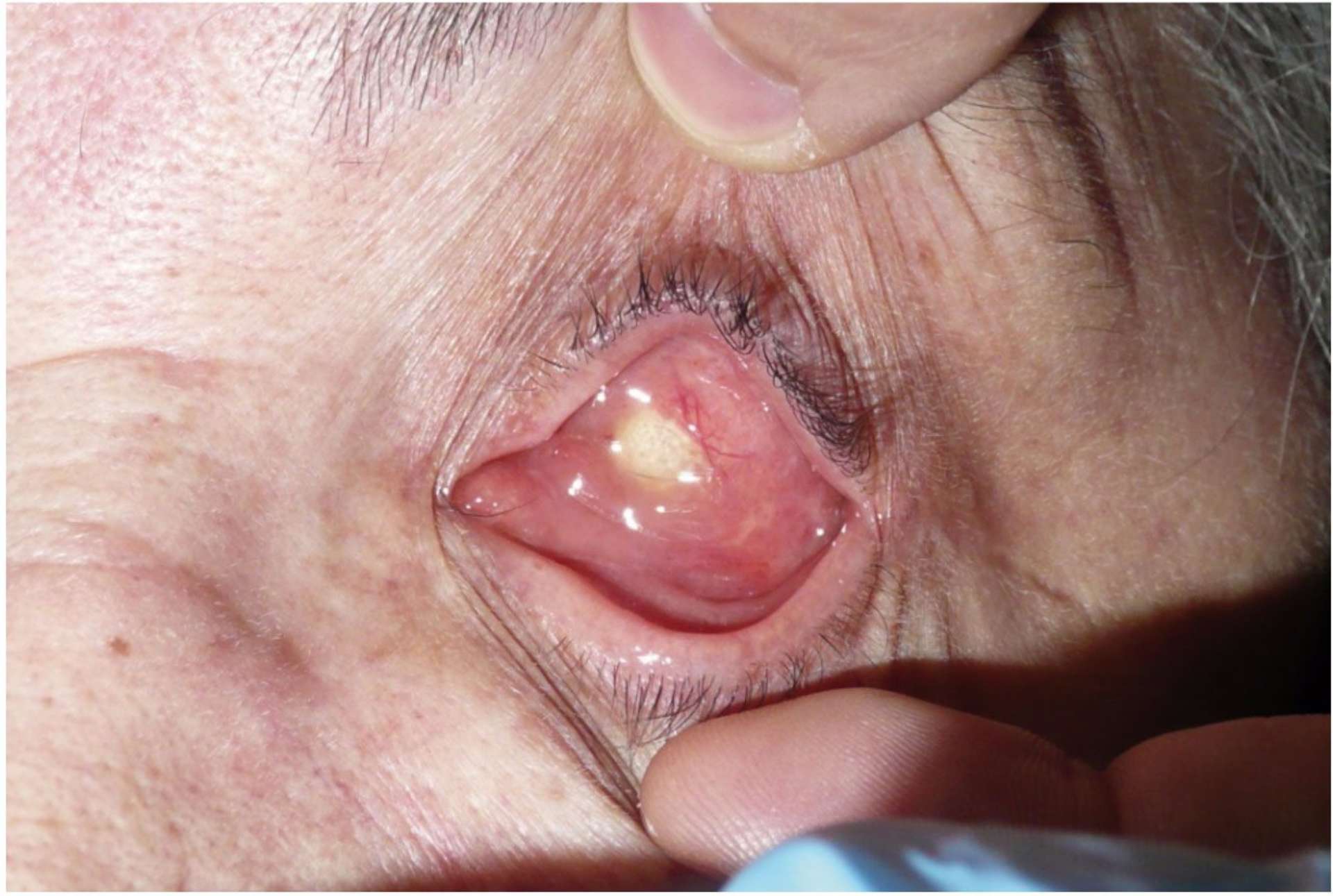
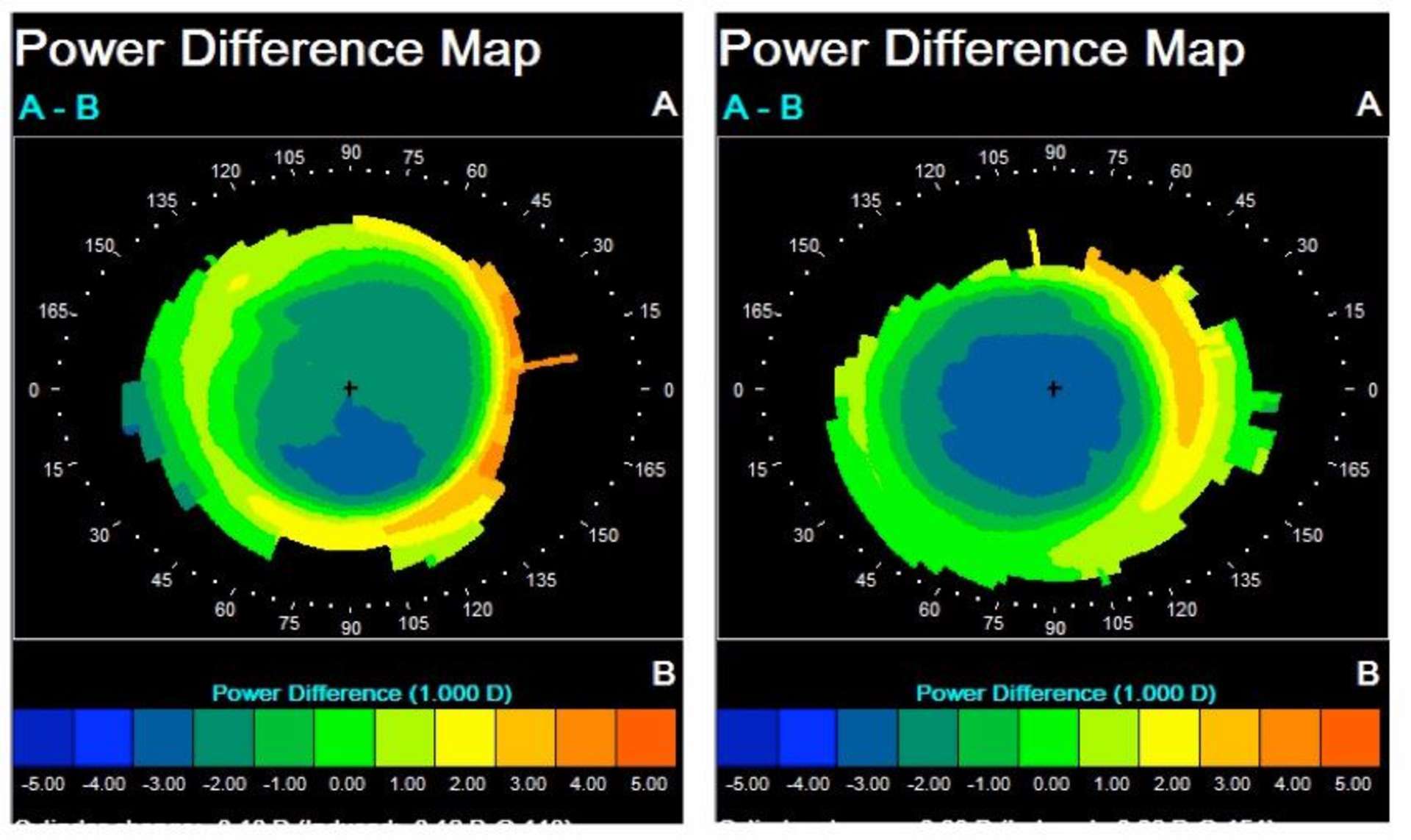
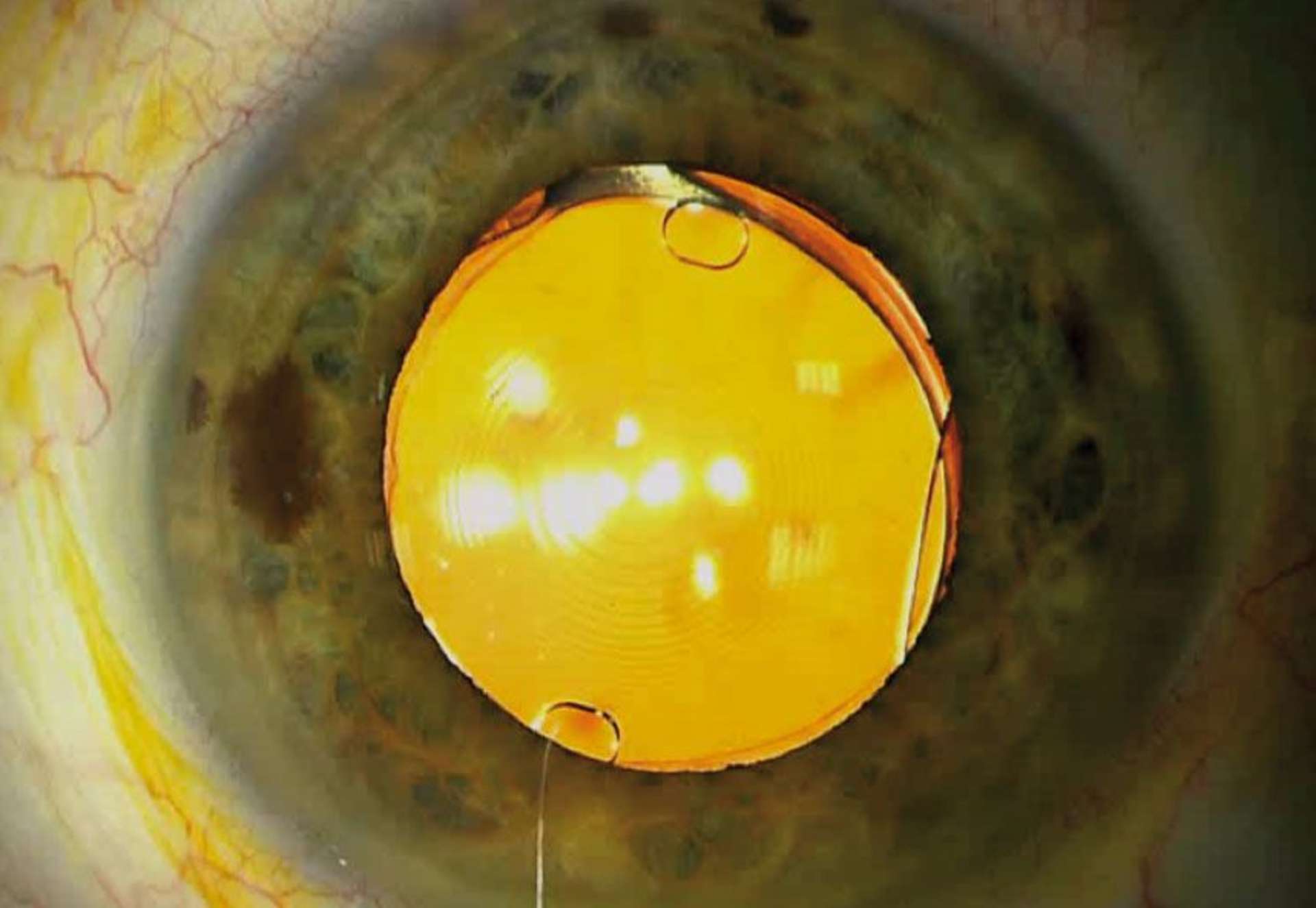
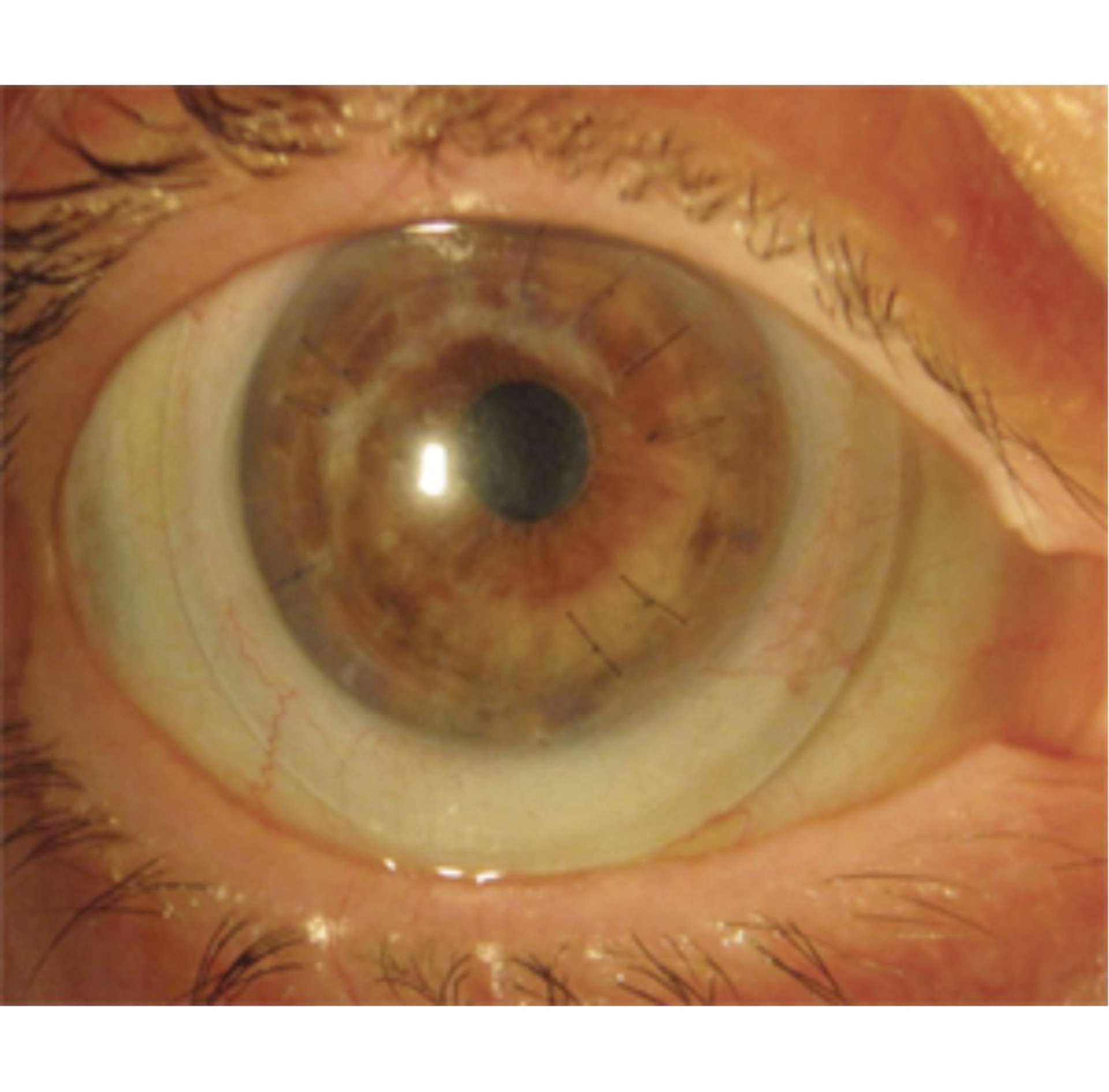
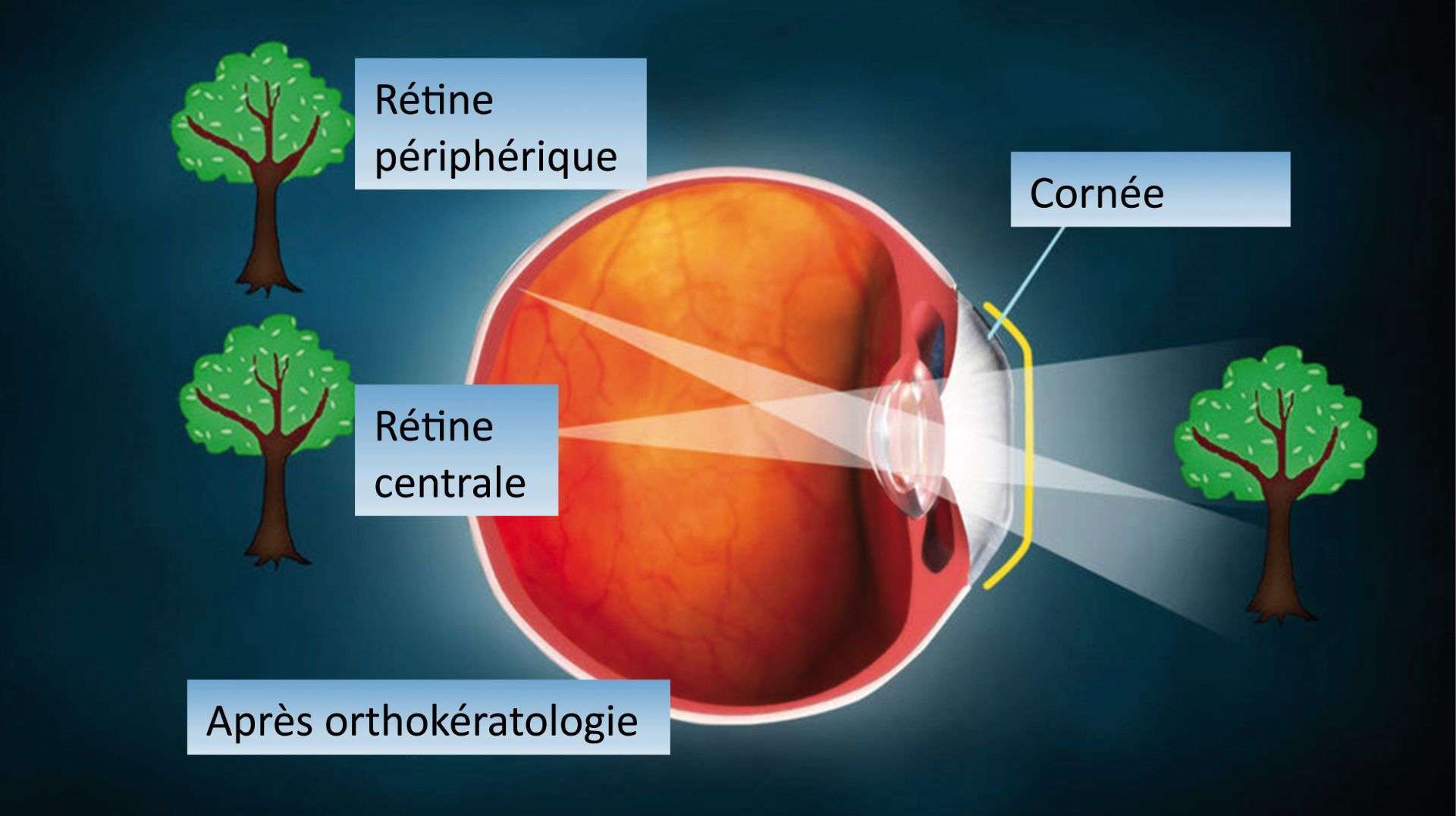
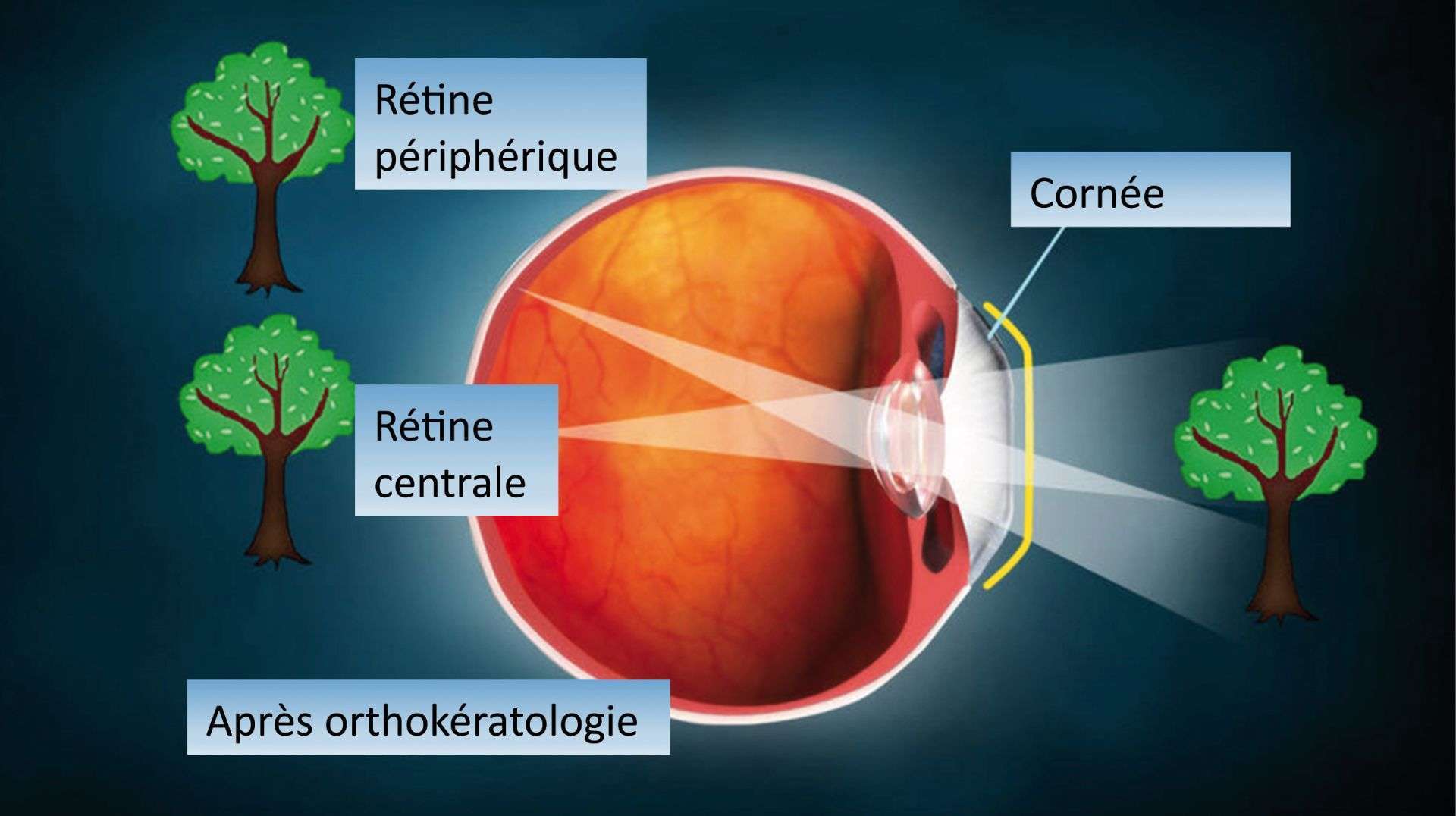
Photothèque
SFOALC
Nice - France
Biennale de la Société Française des Ophtalmologistes Adapatateurs des Lentilles de Contacts. Hôtel Westminster.
Informations : Lien
Riviera Eye Meeting
Cannes - Le Gray d'Albion - France
2026 - l'ère de "l'Ophtalmo-Sapiens"
L’ophtalmologie évolue rapidement et donne naissance à une nouvelle génération : "l'Ophtalmo-Sapiens" : Recherche, Innovation, Nouvelles techniques chirurgicales, Imagerie de pointe, Ecosystème scientifique et digital toujours plus Connecté… notre spécialité se transforme profondément.
C’est autour de cette thématique que se tiendra cette seconde édition avec la participation de nombreux partenaires industriels.
Programme et inscription : Lien
Congrès Nice Retina
Nice - France
Cette journée de conférences et de sessions interactives couvrira un large éventail de sujets, allant de l’imagerie rétinienne aux avancées chirurgicales les plus récentes. Un panel d’experts guideront les discussions autour des défis cliniques actuels et des opportunités émergentes dans le traitement des affections oculaires.
Information : Liens
Congrès Ophta'News
Nice - France
30e Congrès annuel d’ophtalmologie et de médecine esthétique.
Informations : Liens
FCI School Oculoplastie
Marseille - France
Journée d’enseignement consacrée aux techniques chirurgicales en oculoplastie, sous la direction des Dr S. Fauquier, T. Malet et A. Marill.
Informations : Lien
Journée des maladies vasculaires de la rétine de Bobigny
Bobigny - France
Organisé par les Pr Audrey Giocanti-Aurégan, Dr Franck Fajnkuchen.
Université Sorbonne Paris Nord - Campus de Bobigny.
Formule 100% web
- Consultation illimitée de tous les numéros sur le site




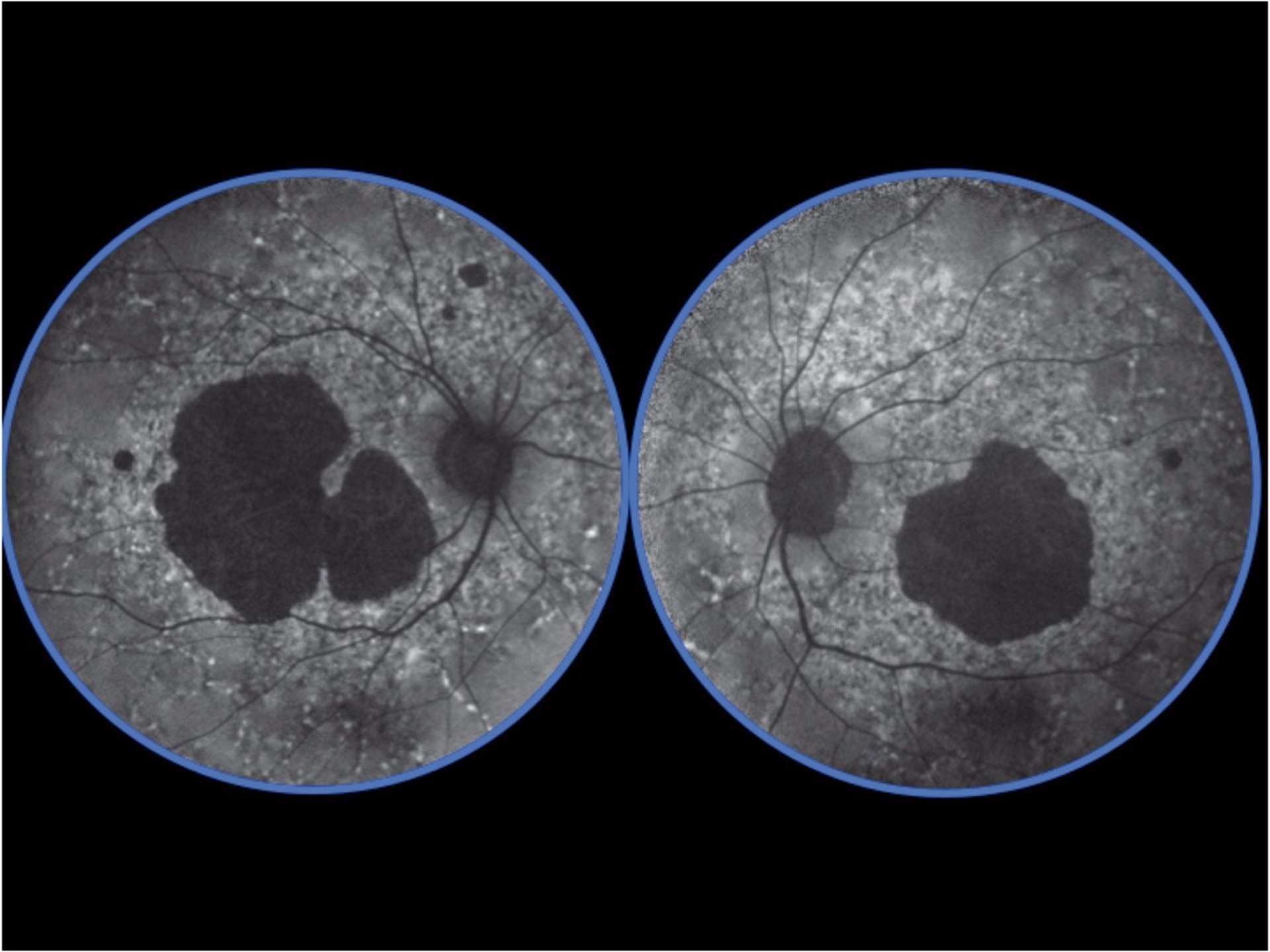


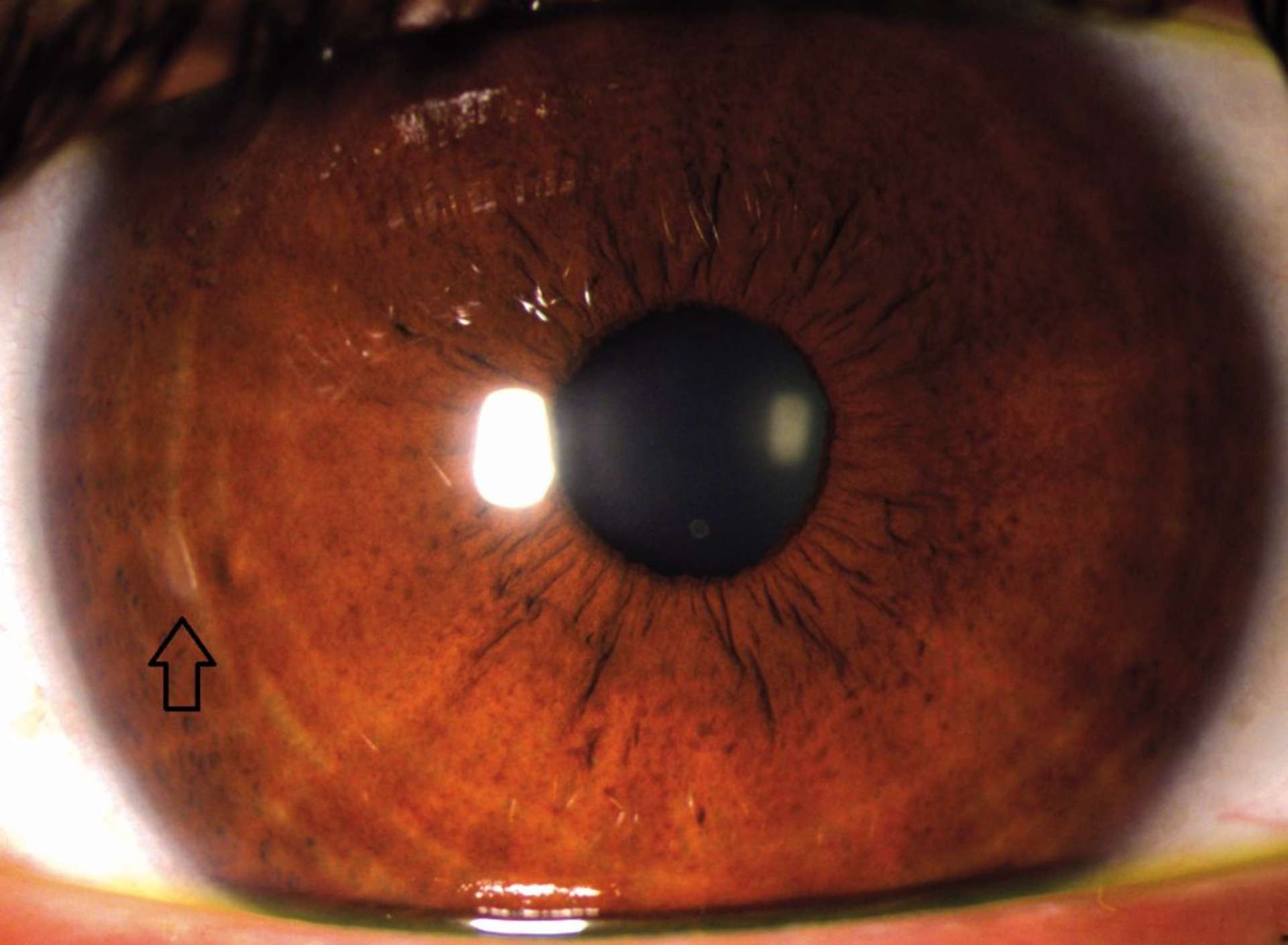
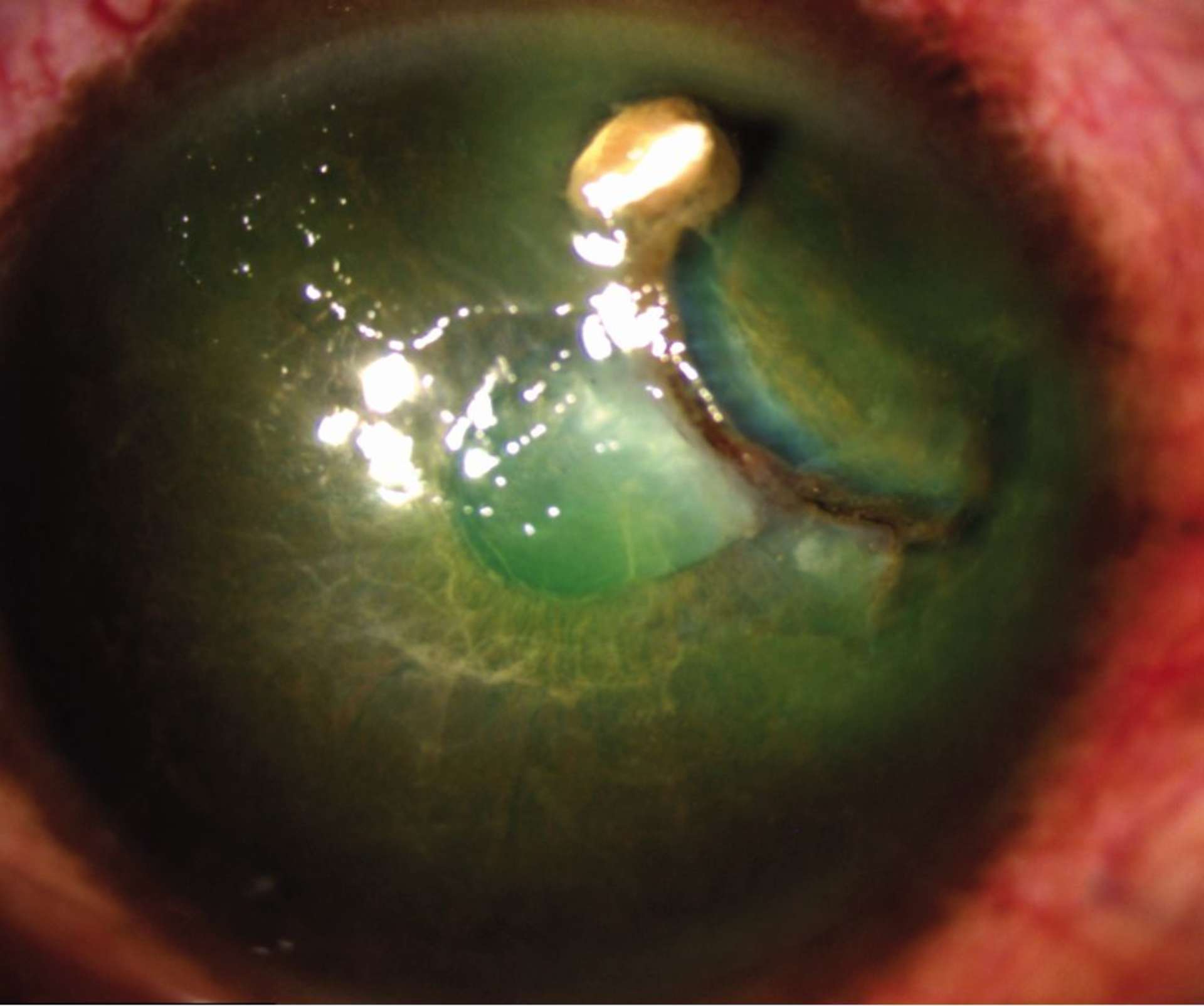


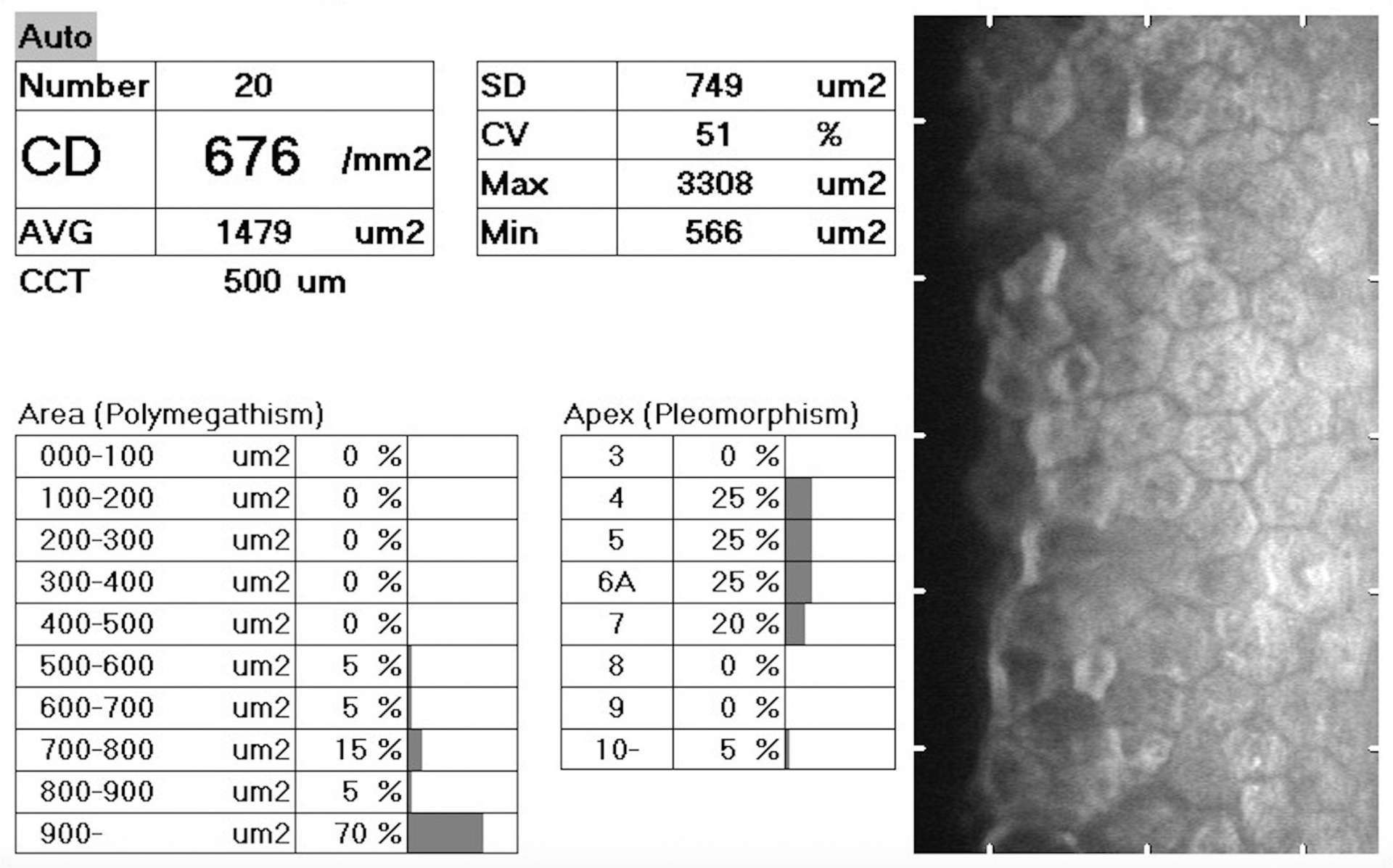
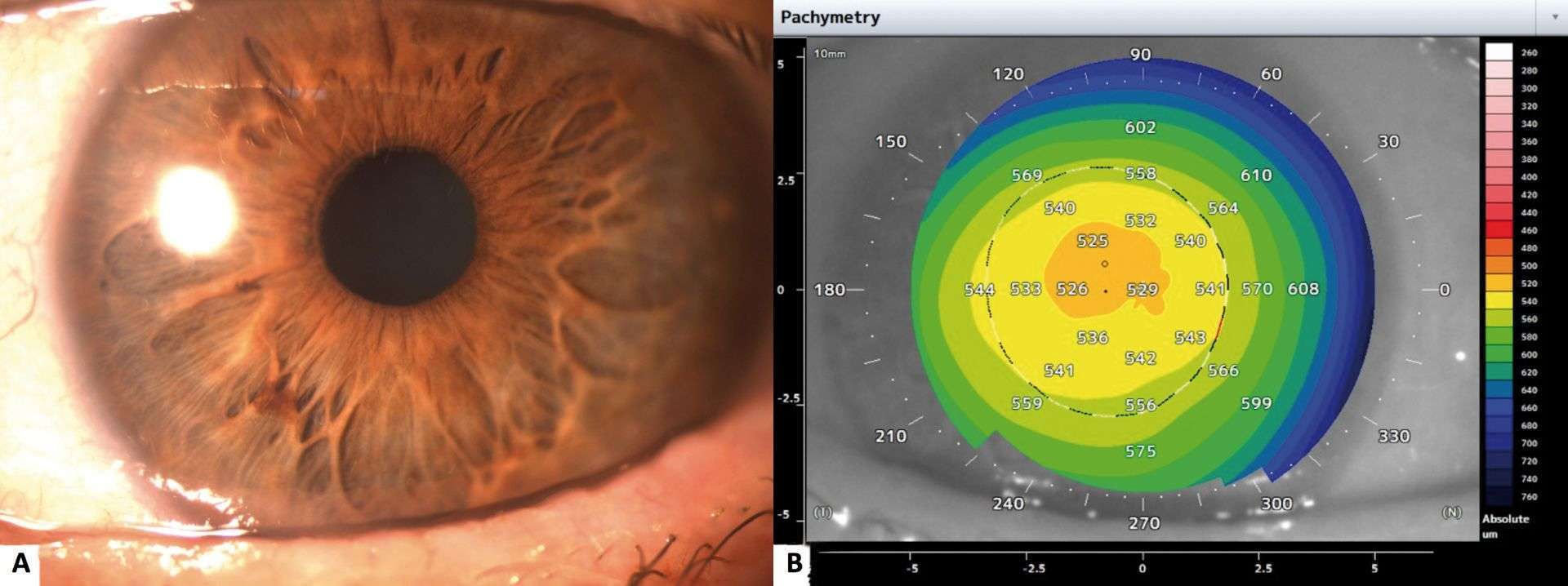
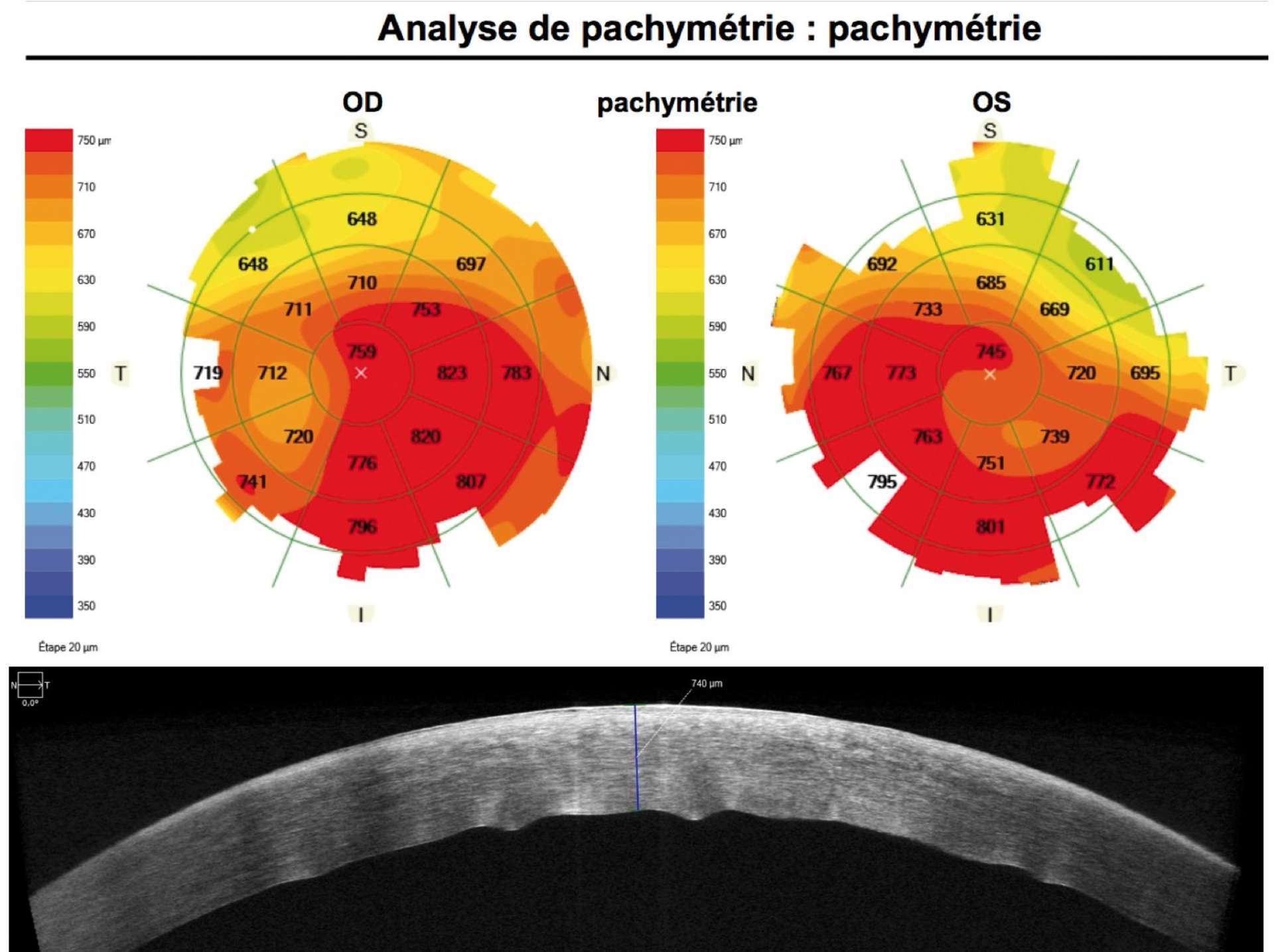



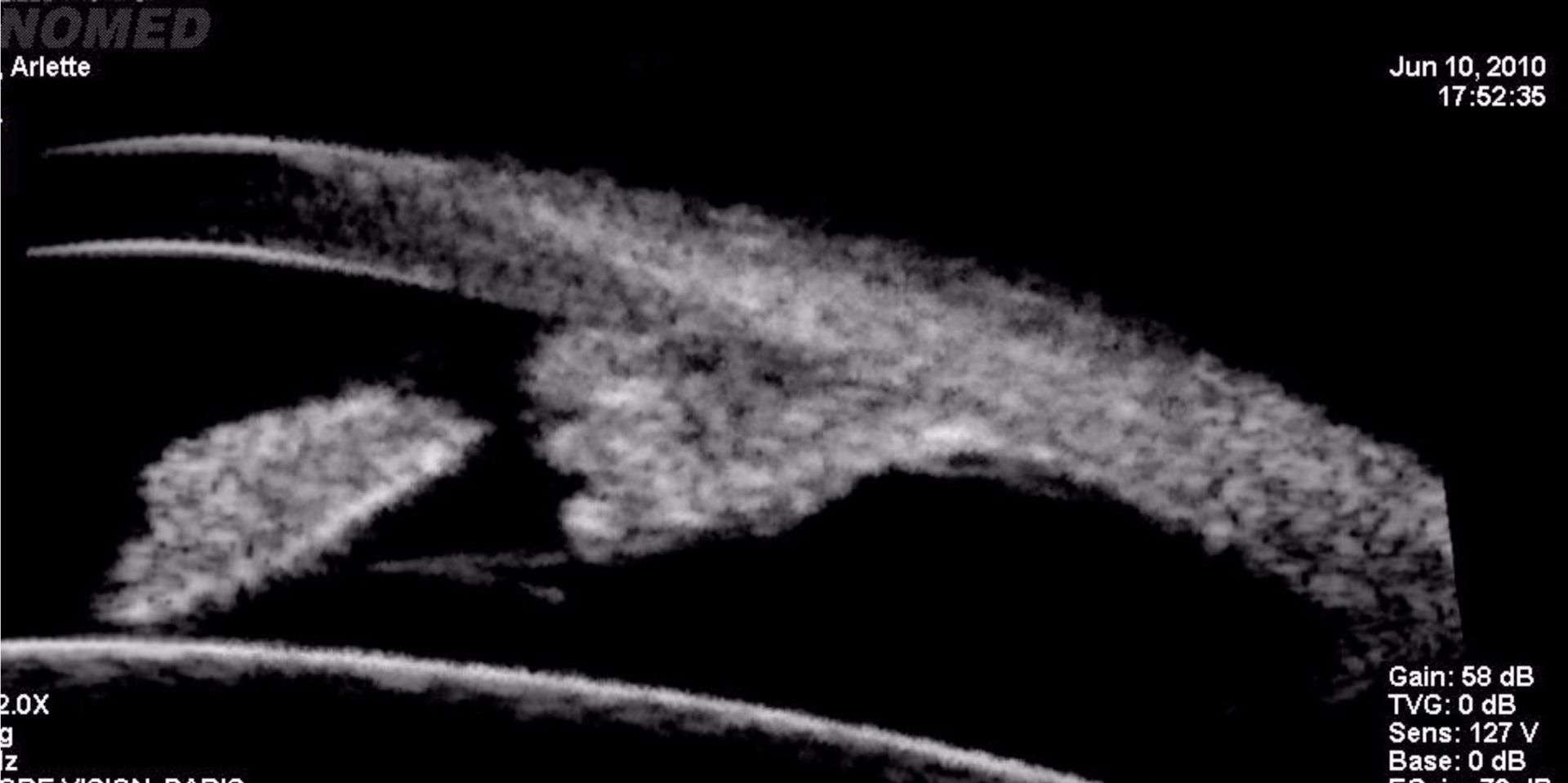






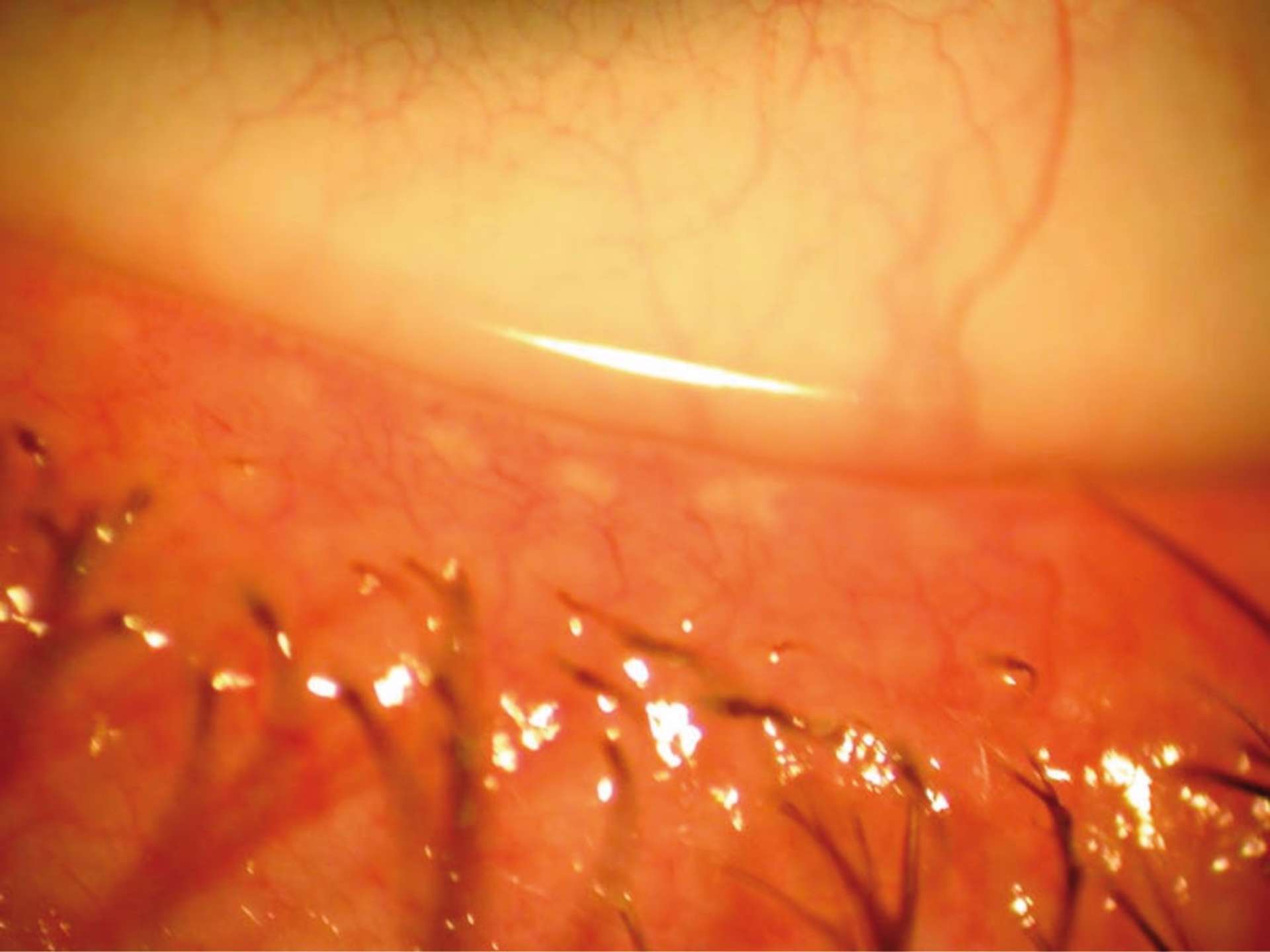
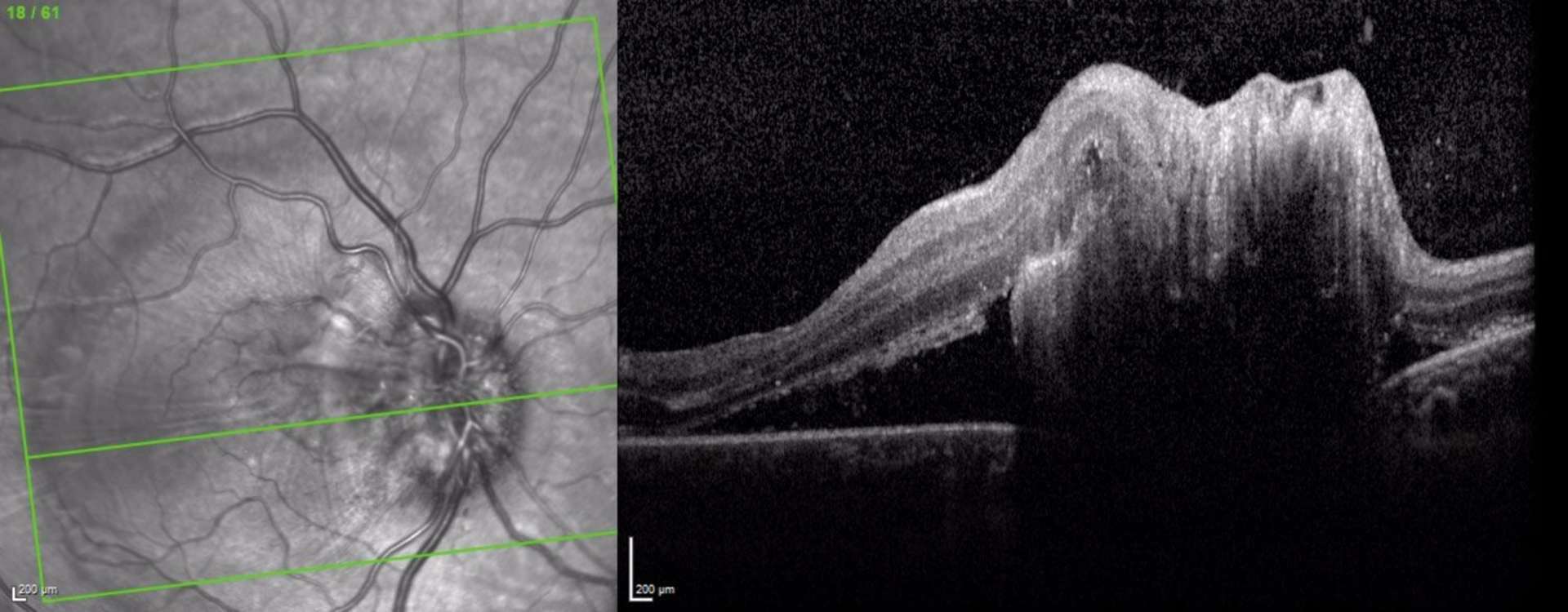
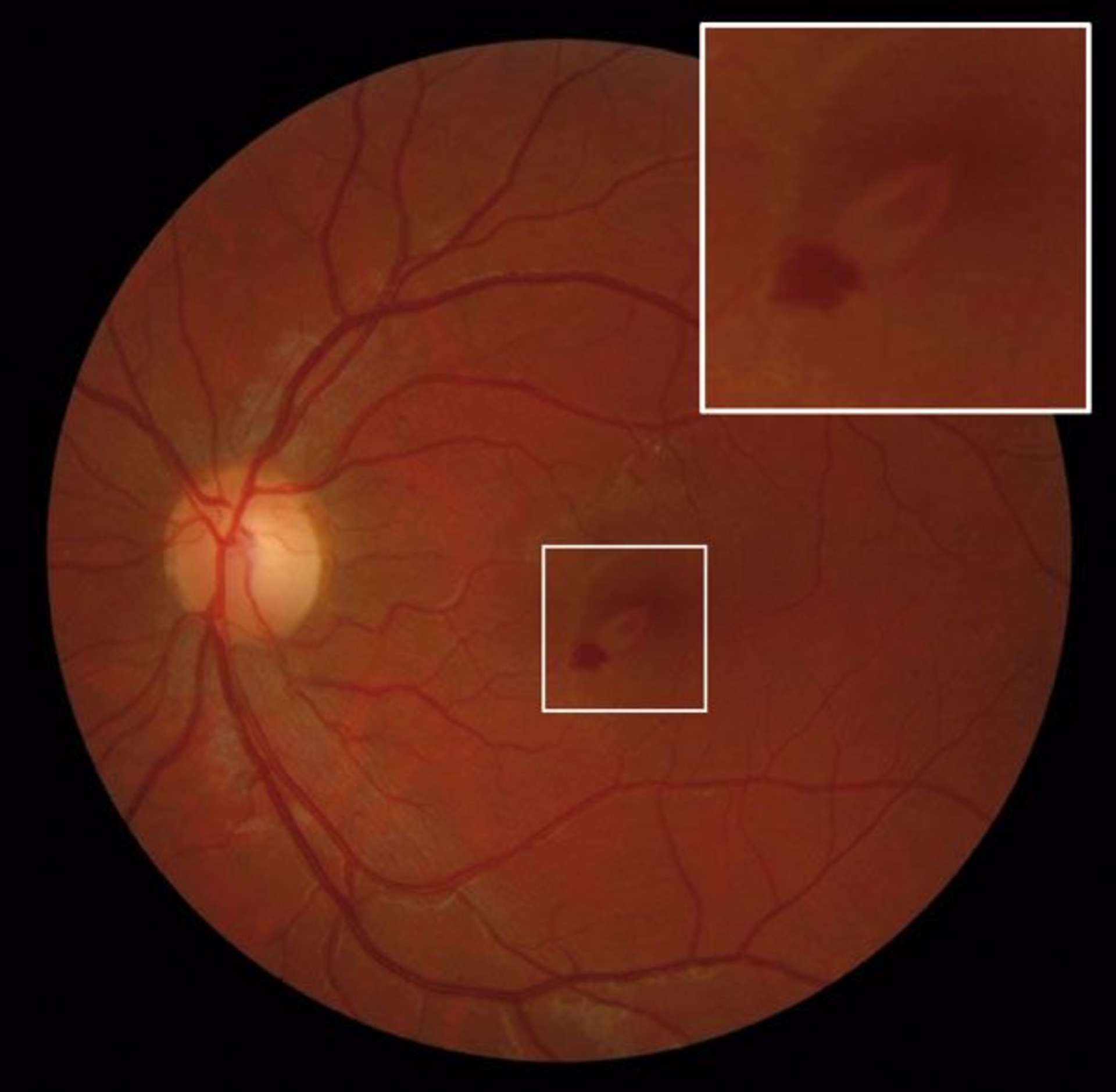

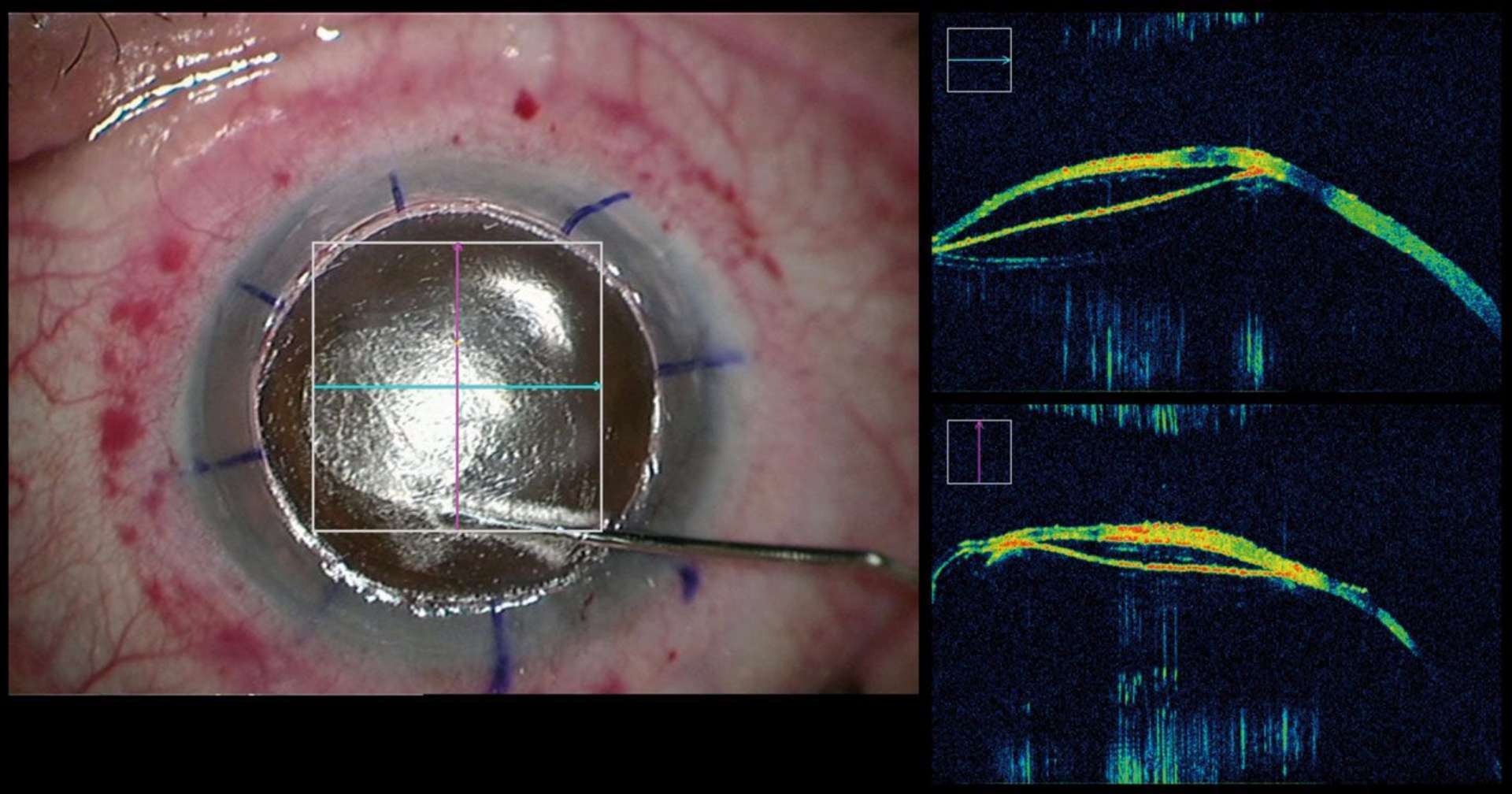
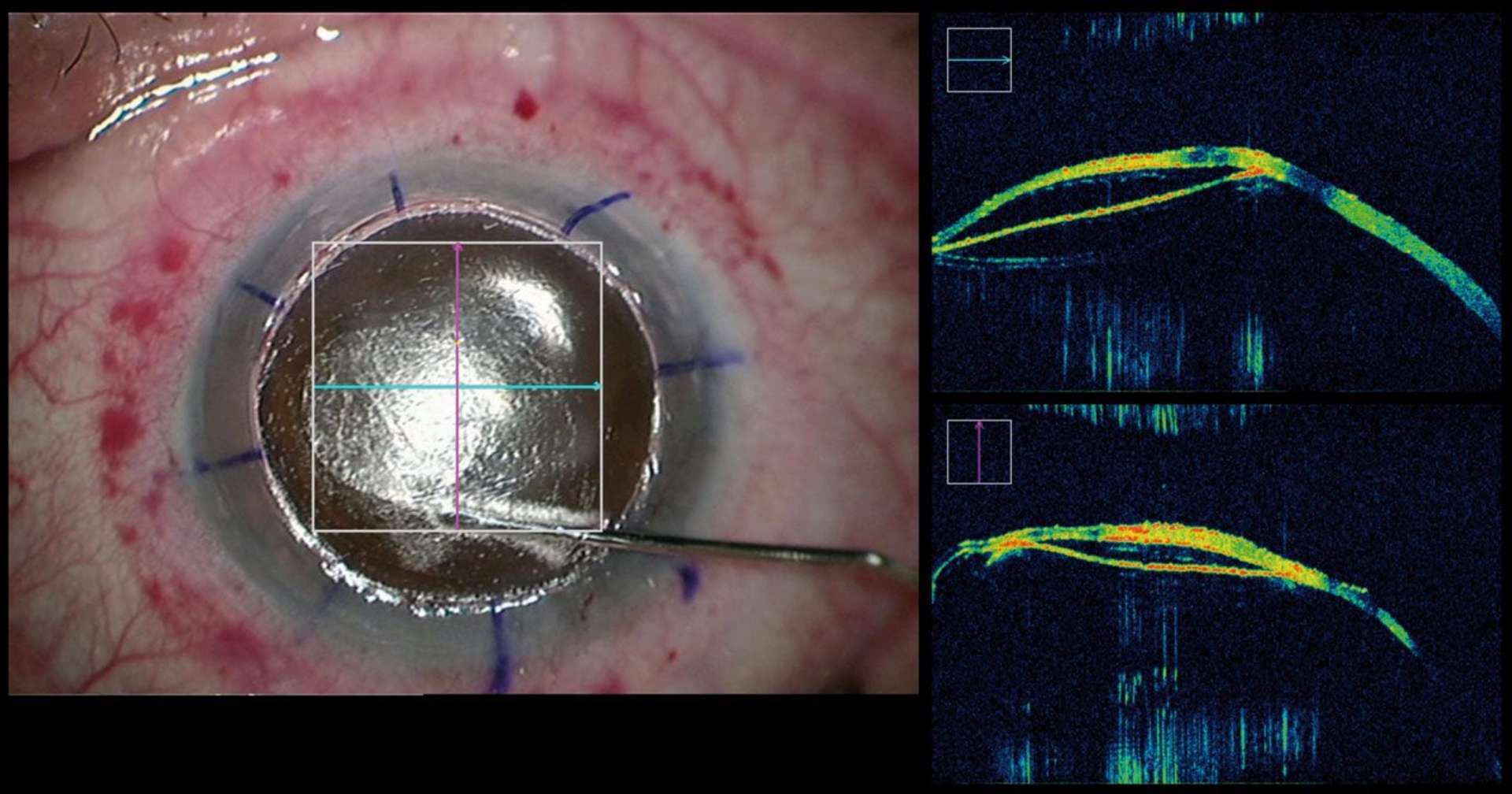

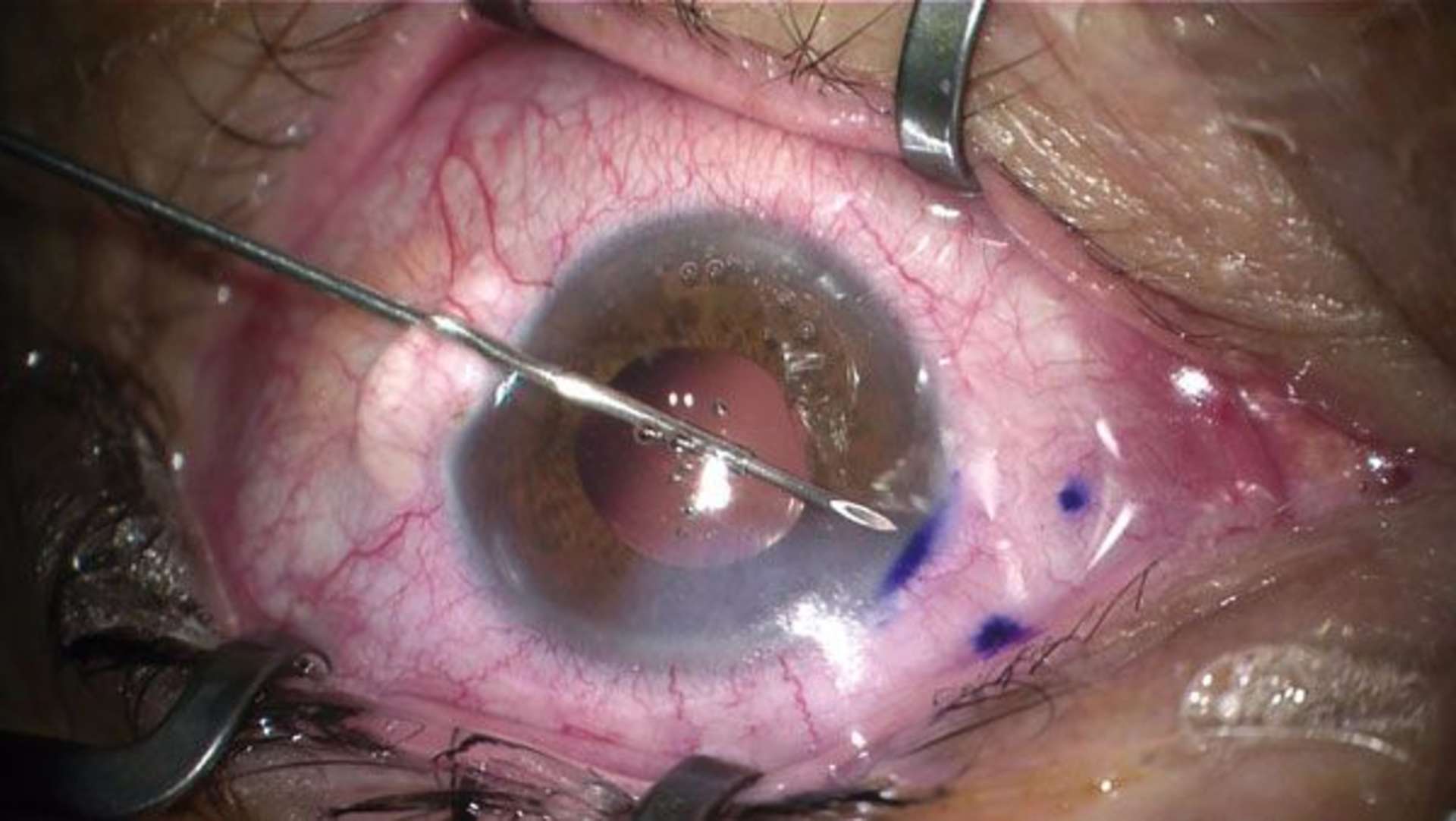
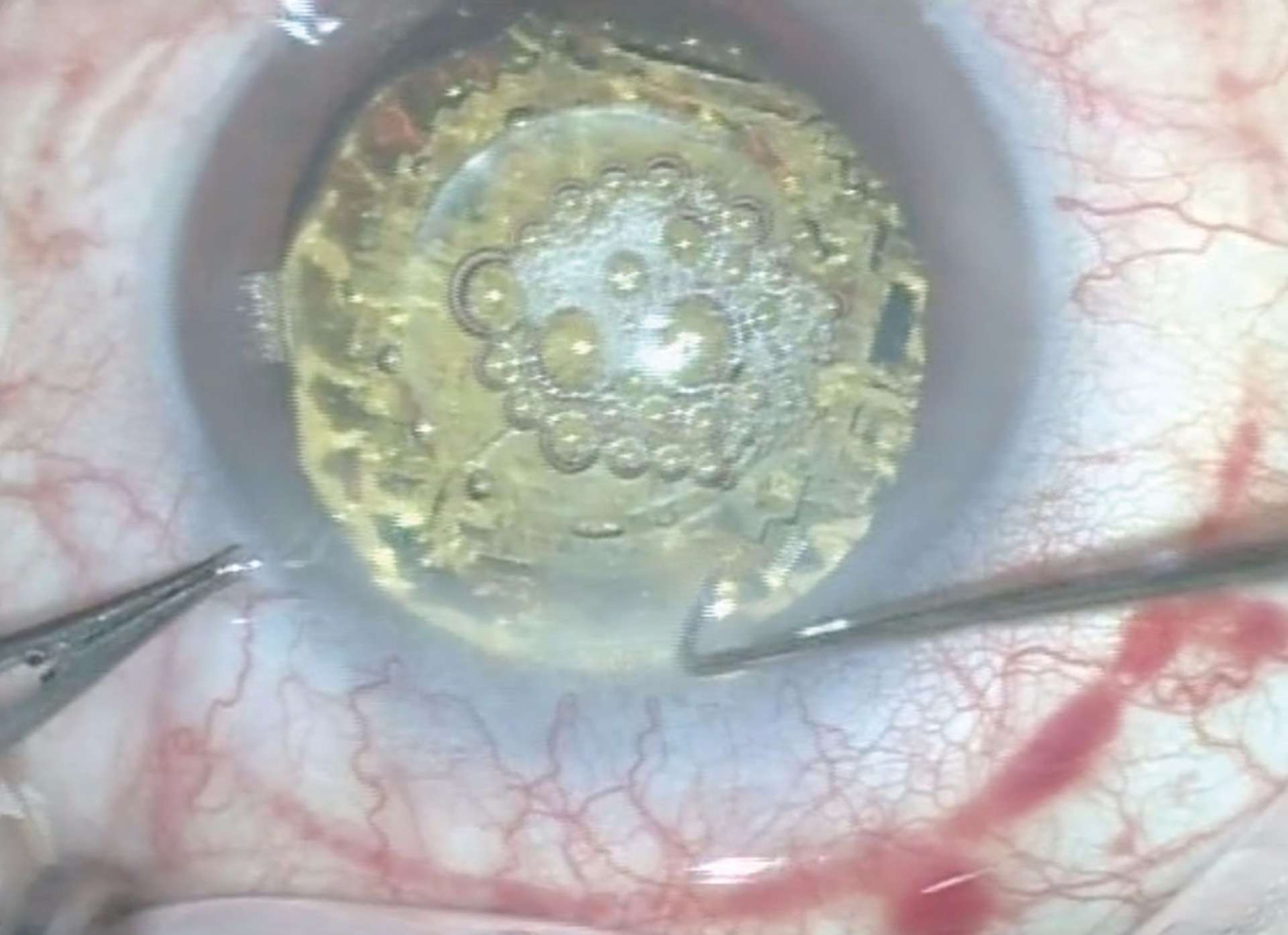


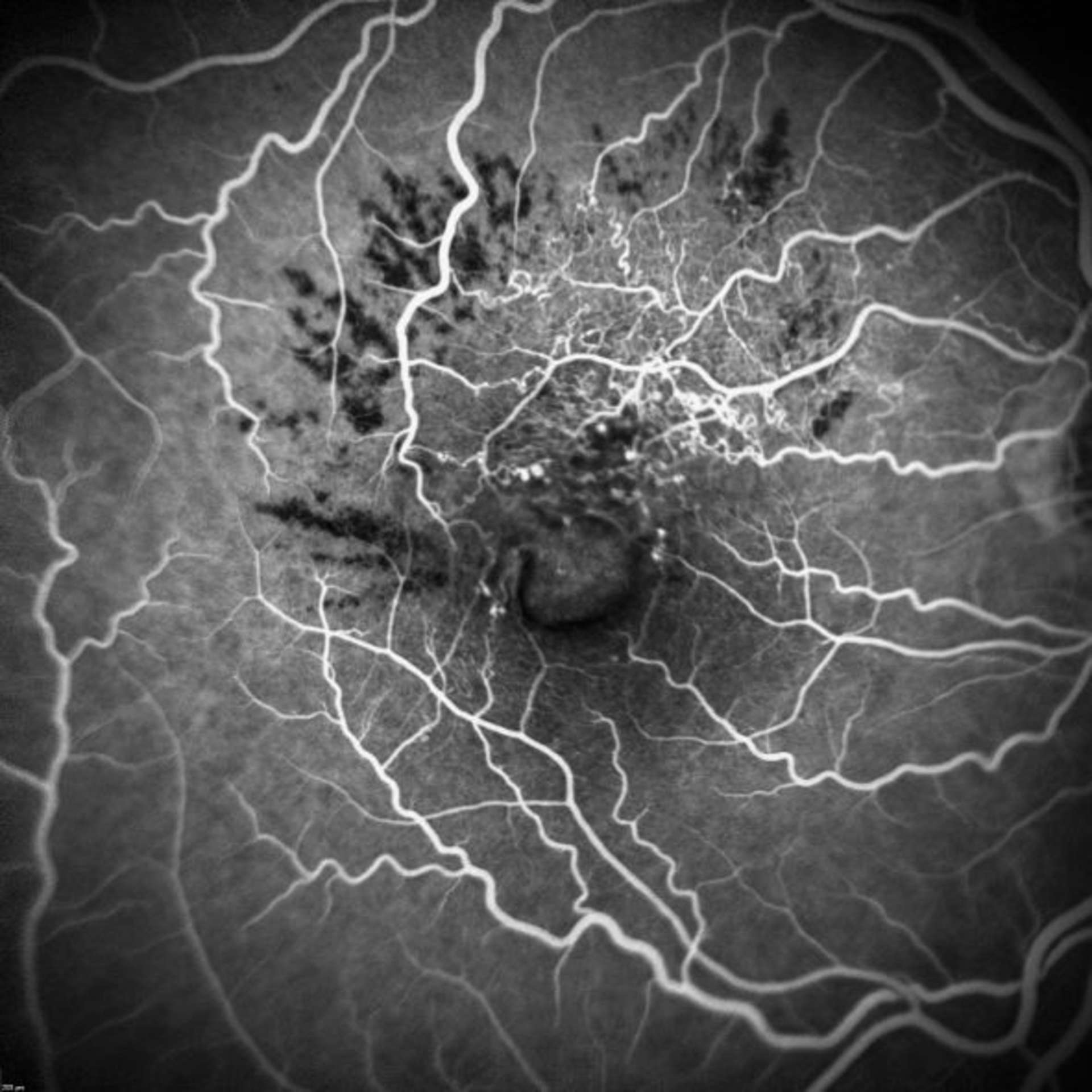
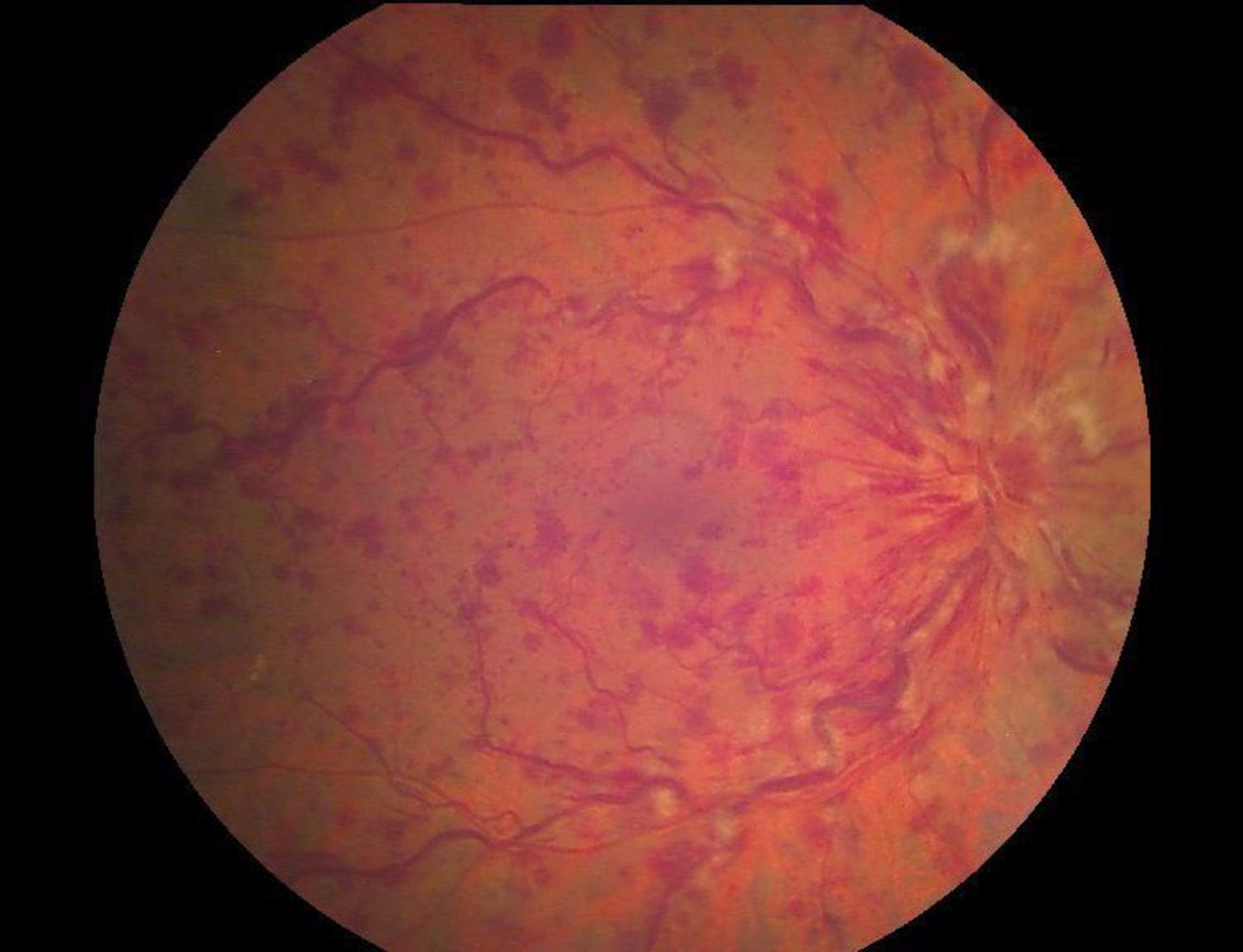
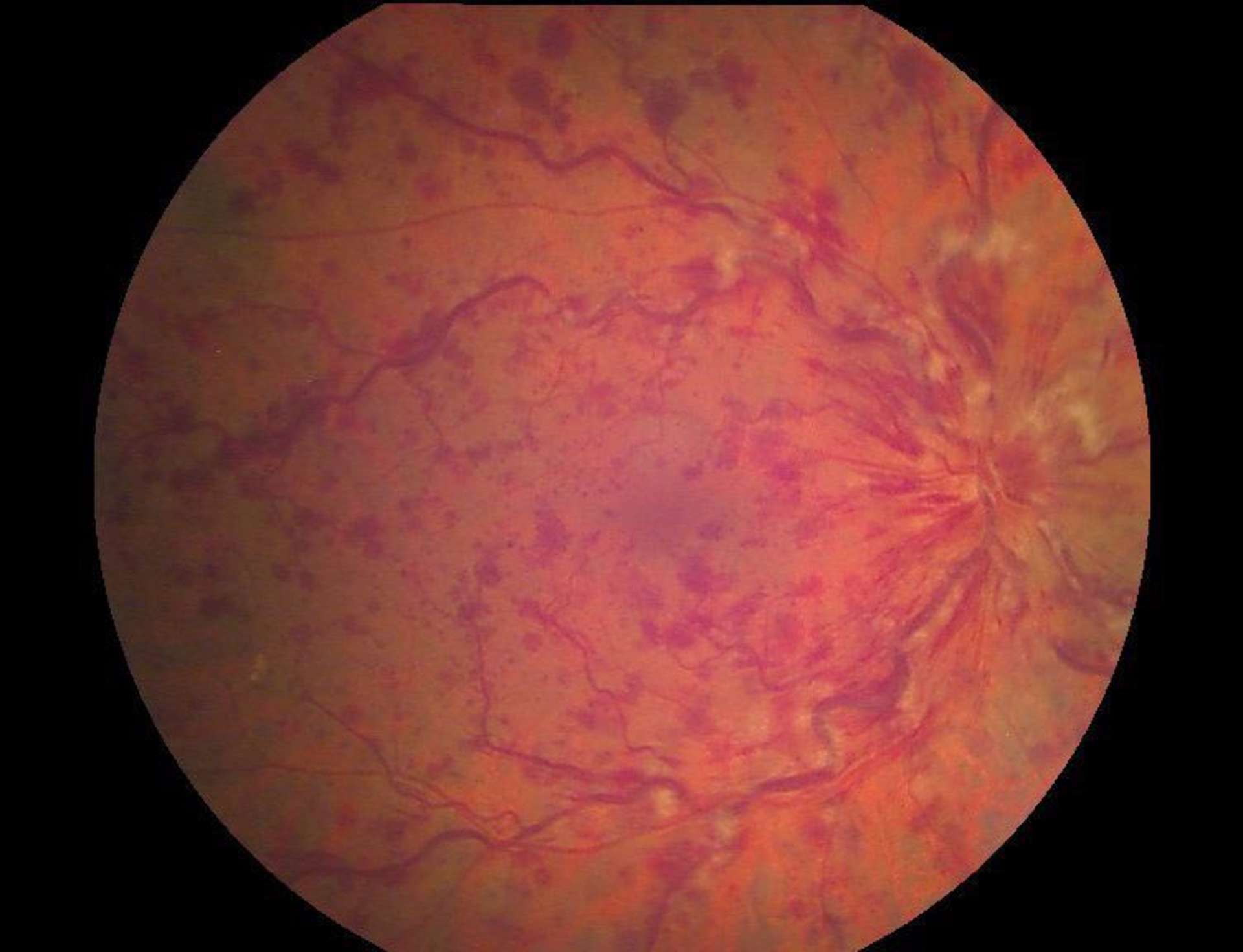
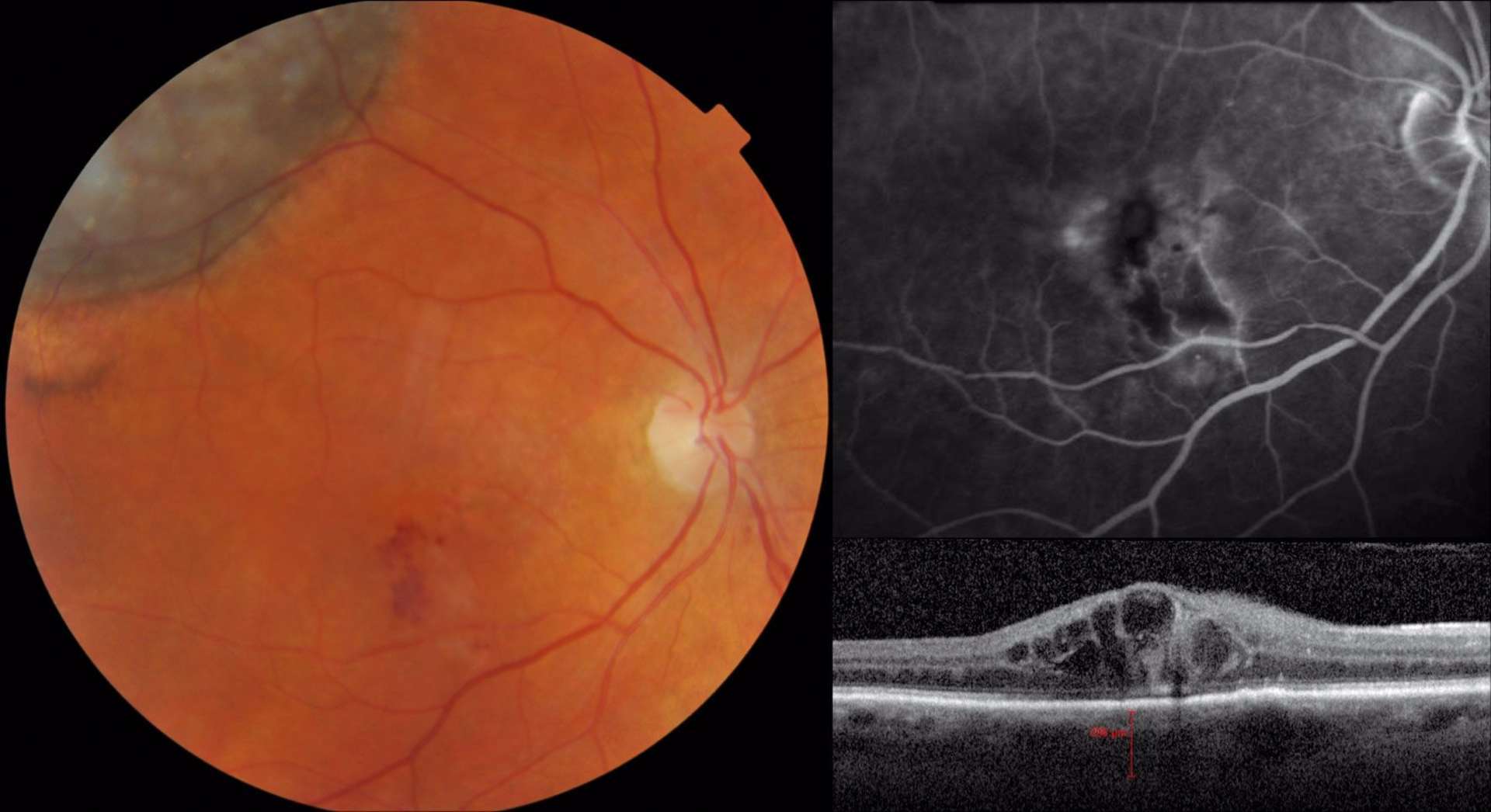
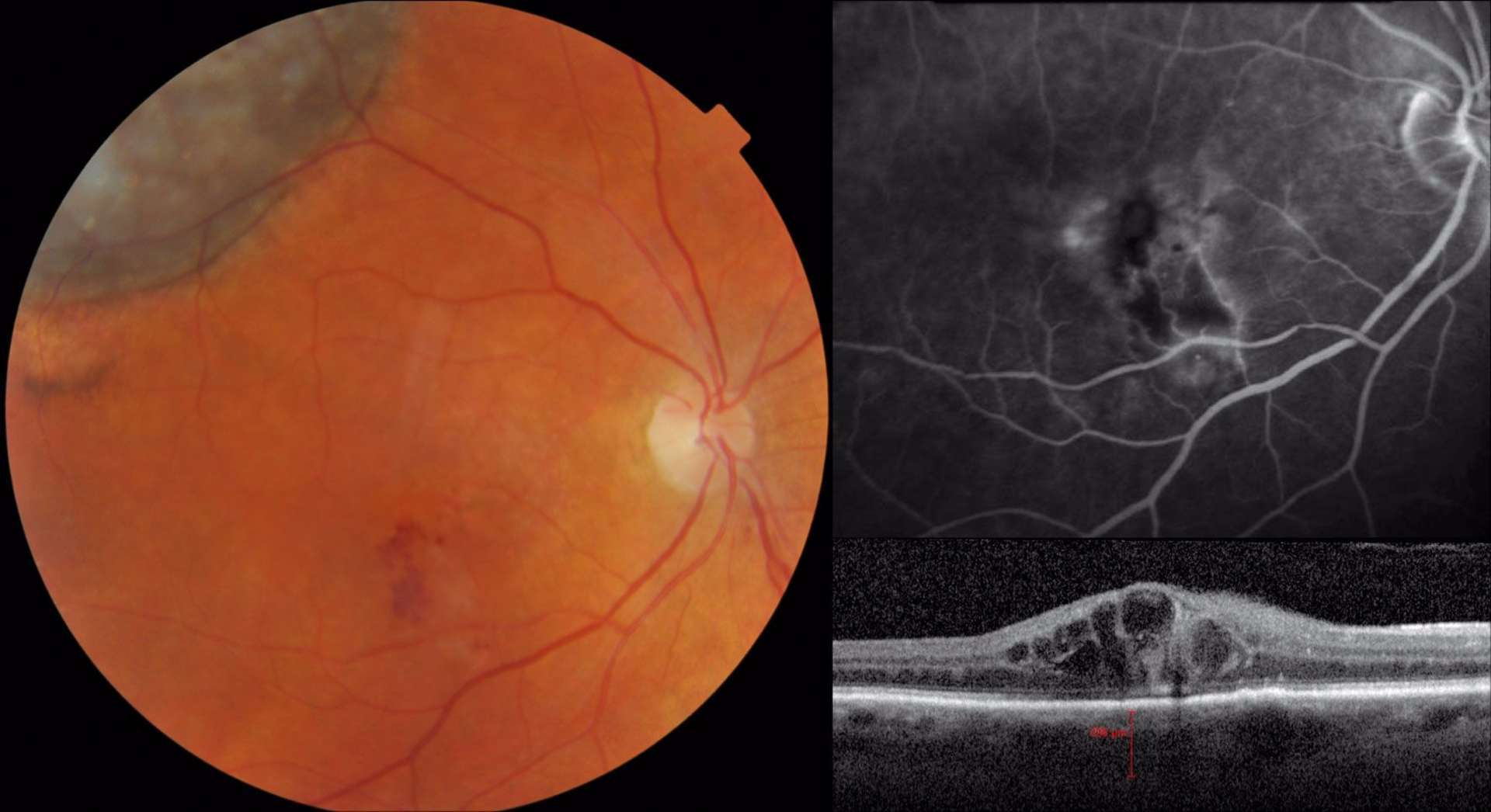
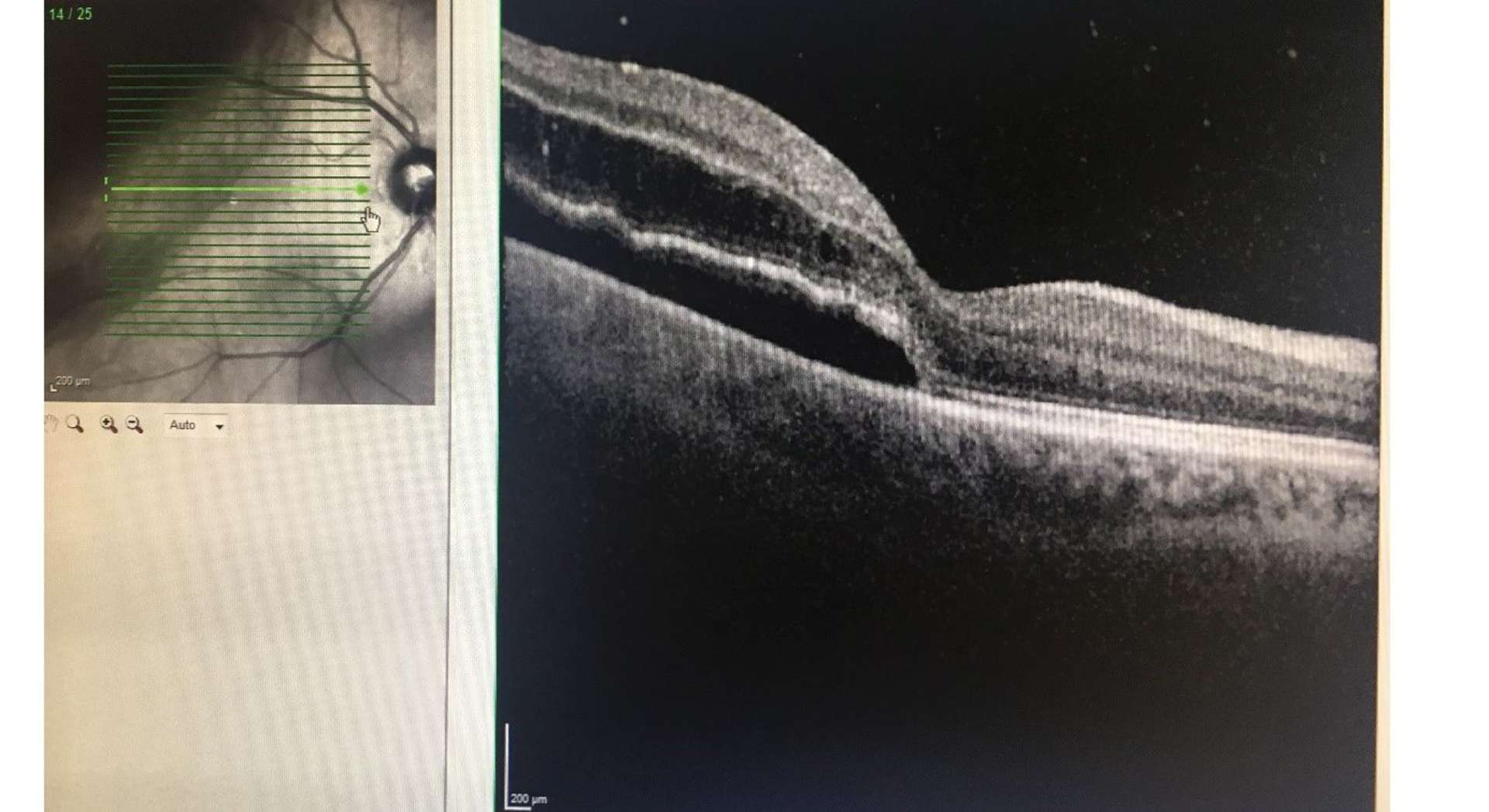
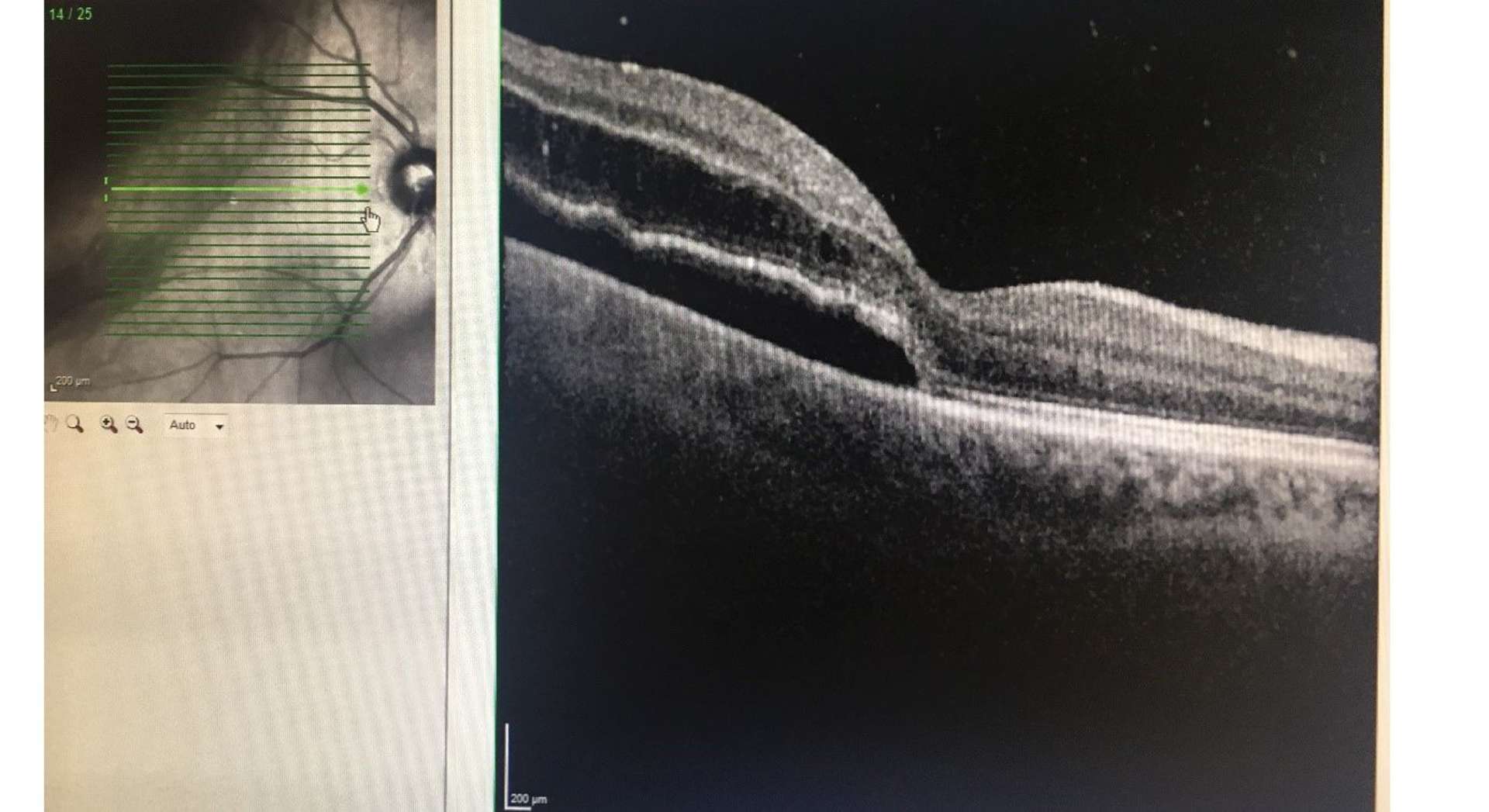
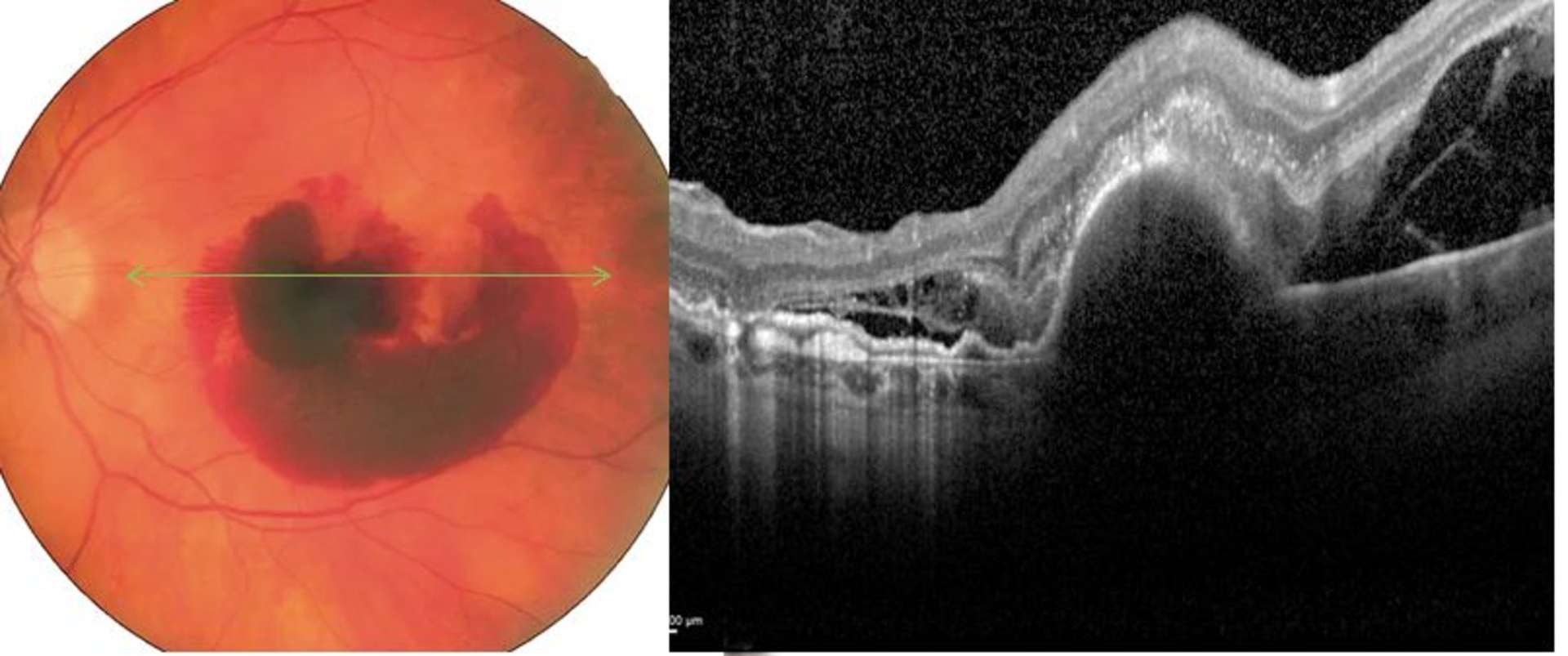
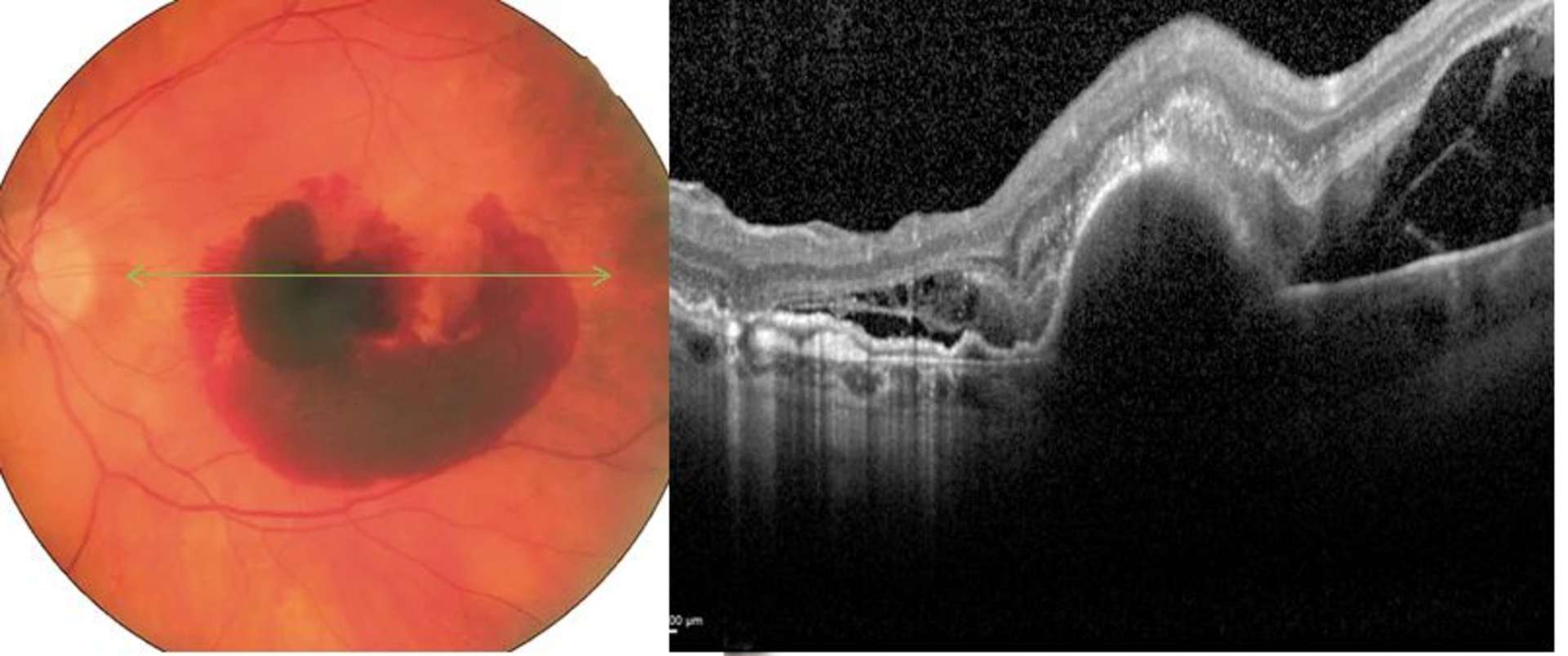
![Figure 1. Rétinographie de décollement de rétine avec schématisation de son évolution en un jour selon Ho et al. [3]. Trait plein : limite actuelle du décollement de rétine. Trait discontinu : limite à attendre du décollement de rétine dans 24 heures chez les patients présentant une progression (13%).](http://cdn.cahiers-ophtalmologie.fr/media/32fa36e3180cf2fcd7bda992ab04f065.jpg)
![Figure 1. Rétinographie de décollement de rétine avec schématisation de son évolution en un jour selon Ho et al. [3]. Trait plein : limite actuelle du décollement de rétine. Trait discontinu : limite à attendre du décollement de rétine dans 24 heures chez les patients présentant une progression (13%).](/media/32fa36e3180cf2fcd7bda992ab04f065.jpg)