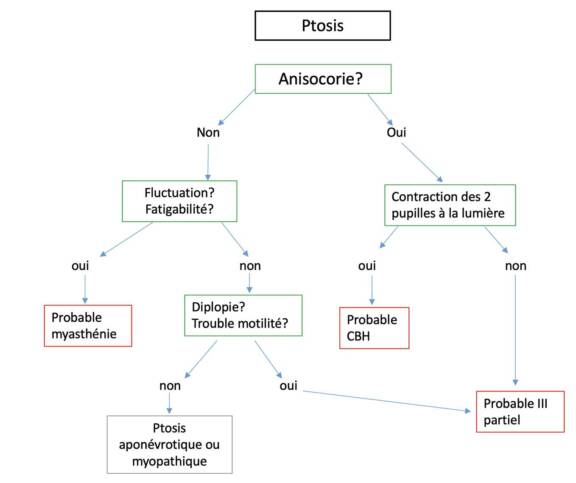
Neuropathie optique à anticorps anti-MOG
Les neuropathies optiques inflammatoires sont des pathologies fréquemment rencontrées dans la pratique de l’ophtalmologie, avec une incidence de 1 à 5 cas pour 100 000 individus. Leurs étiologies sont multiples. Elles peuvent notamment être dues à plusieurs affections démyélinisantes inflammatoires comme les neuromyélites. La Myelin Oligodendrocyte Glycoprotein (MOG) est une protéine exprimée à la surface de la myéline de notre système nerveux central. Des anticorps dirigés contre cette protéine, les anticorps anti-MOG (Ac anti-MOG), décrits pour la première fois au début des années 2000, sont ainsi impliqués dans certaines névrites optiques.
Cas clinique
Discussion
Conclusion
À retenir
• Les neuropathies optiques à anti-MOG touchent des patients jeunes, avec une prédominance féminine.
• Elles sont à évoquer dans le cadre d’une neuropathie optique atypique ou d’une neuromyélite optique.
• Il s’agit d’une pathologie chronique entraînant de nombreuses rechutes et pouvant comporter des épisodes de démyélinisation intéressant tout le système nerveux central, dont les nerfs optiques.
• Le diagnostic de confirmation repose sur le dosage plasmatique des anticorps anti-MOG positifs.
• Le traitement des poussées consiste en des bolus de méthylprednisolone, voire des échanges plasmatiques.
• Les immunosuppresseurs sont utilisés comme traitement de fond pour limiter les récidives, même si leur efficacité pour les éviter est partielle.