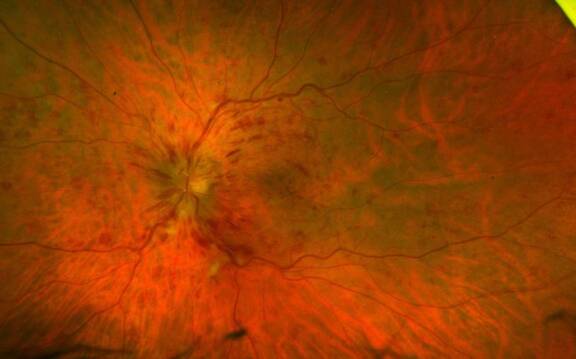
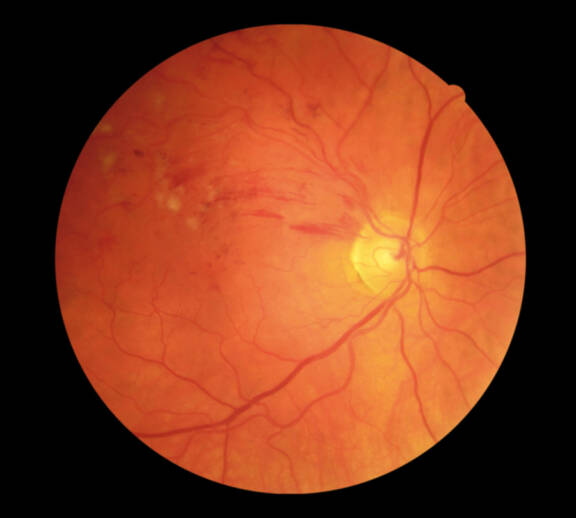
Œdème maculaire compliquant une occlusion veineuse : une prise en charge tendue
Dans ce cas clinique, nous rapportons le cas d’une femme glaucomateuse et phaque, qui a présenté une occlusion veineuse sévère. Mme T., 46 ans, se présente en urgence pour une baisse visuelle rapidement progressive de l’œil droit, depuis environ une semaine. Elle a un antécédent de glaucome traité par bimatoprost + timolol et brimonidine tartrate. Il s’agit de son meilleur œil, l’œil gauche souffrant d’une amblyopie.