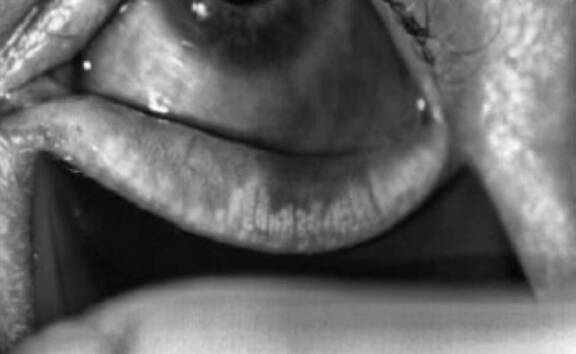
Rosacée oculo-cutanée
La rosacée est une pathologie cutanée et oculaire très fréquente, souvent considérée comme banale. C’est une grande pourvoyeuse d’irritation oculaire par dysfonctionnement meibomien (DGM). Elle se différencie d’un DGM banal par l’irritation, qui va entraîner des manifestations cliniques allant de la simple rougeur oculaire et palpébrale jusqu’aux redoutables formes inflammatoires cornéennes pouvant mettre en jeu le pronostic visuel.