Prise en charge des angles étroits en 2020
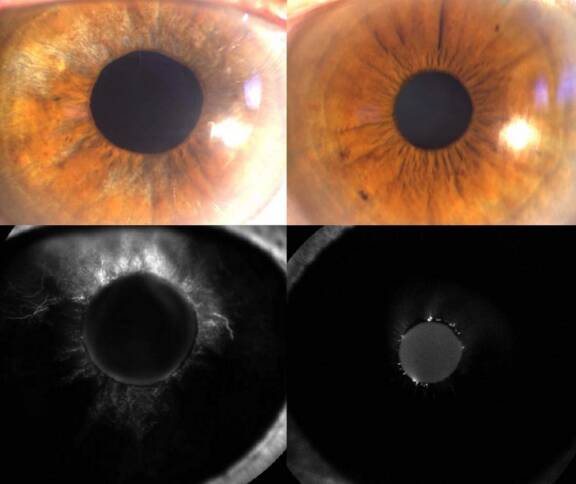
Le glaucome est une neuropathie optique chronique qui entraîne une dégradation progressive des fibres nerveuses constituant le nerf optique. Il est le plus souvent primitif à angle ouvert (GPAO) en Europe, mais il peut avoir des causes secondaires. Le glaucome par fermeture de l’angle (GFA) est consécutif à une fermeture de l’angle iridocornéen (AIC) entravant mécaniquement le fonctionnement du trabéculum. Le GFA est une entité plus fréquente qu’on ne le croit, souvent sous-diagnostiquée. Il convient de le rechercher devant tout patient glaucomateux ou suspect de glaucome. La gonioscopie dynamique avec indentation est l’examen de référence, rapide et accessible à tous pour poser le diagnostic de fermeture de l’angle.