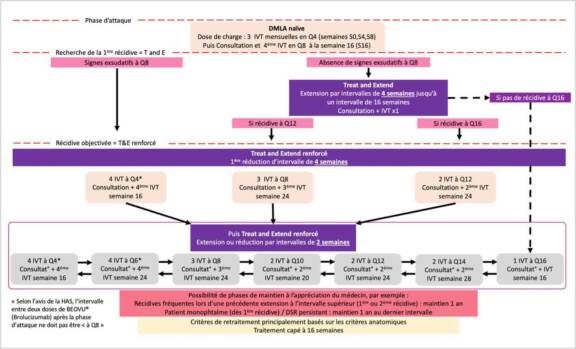
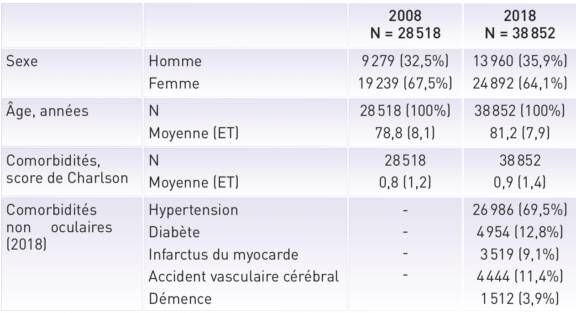
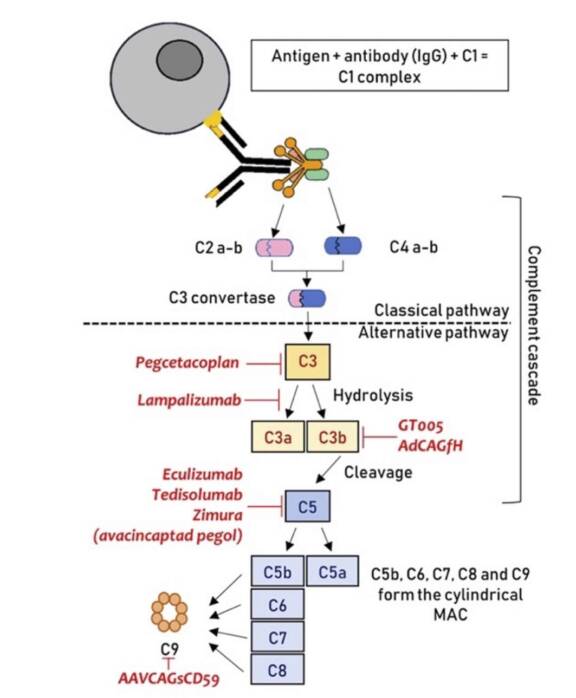
DMLA et maladie de Parkinson : y a-t-il un lien ?
La maladie de Parkinson est un syndrome neurologique caractérisé par une difficulté d’exécution des mouvements incluant un ralentissement, une rigidité, des tremblements, ainsi qu’une instabilité posturale. La cause de la maladie est inconnue et celle-ci a été définie comme étant une maladie neurodégénérative liée à l’âge. Dans les pays industrialisés, la dégénérescence maculaire liée à l’âge (DMLA) est la principale cause de baisse de vision chez les patients âgés. Cette maladie se traduit par une altération de la rétine externe dont le principal facteur de risque est l’âge. Ces 2 pathologies neurodégénératives, même si elles semblent éloignées pourraient-elles être liées ?